Fachbericht
Implantologie & Parodontologie
17.06.25
Ästhetisch, funktionell, full-guided
Implantatversorgung komplexer Situationen
full-guided, Implantatprothetik, minimalinvasive Therapie, Sofortimplantation
Moderne implantatprothetische Verfahren eröffnen neue Perspektiven für die Versorgung komplexer Fälle – selbst bei reduziertem Knochenangebot. Der Einsatz kurzer Implantate in Kombination mit minimalinvasiven Methoden ermöglicht stabile und ästhetische Ergebnisse bei gleichzeitig verkürzter Behandlungsdauer. Dieser Beitrag zeigt, wie innovative Konzepte mit präziser Planung und digitaler Unterstützung den Weg zu einer schonenden und effizienten Therapie ebnen.
Der demografische Wandel bringt immer mehr ältere Patienten mit insuffizienten und sanierungsbedürftigen Altversorgungen in die Praxen. Die Brisanz dieser Thematik spiegelt sich auch in der aktuellen S3-Leitlinie „Implantatprothetische Versorgung des zahnlosen Oberkiefers“ (AWMF Reg. 083–010) wider, worin unter anderem auf die „Häufigkeit des Versorgungsproblems“ und die „zahlreiche(n) Behandlungsvarianten im Bereich der implantatgetragenen bzw. -gestützten Prothetik“ verwiesen wird.
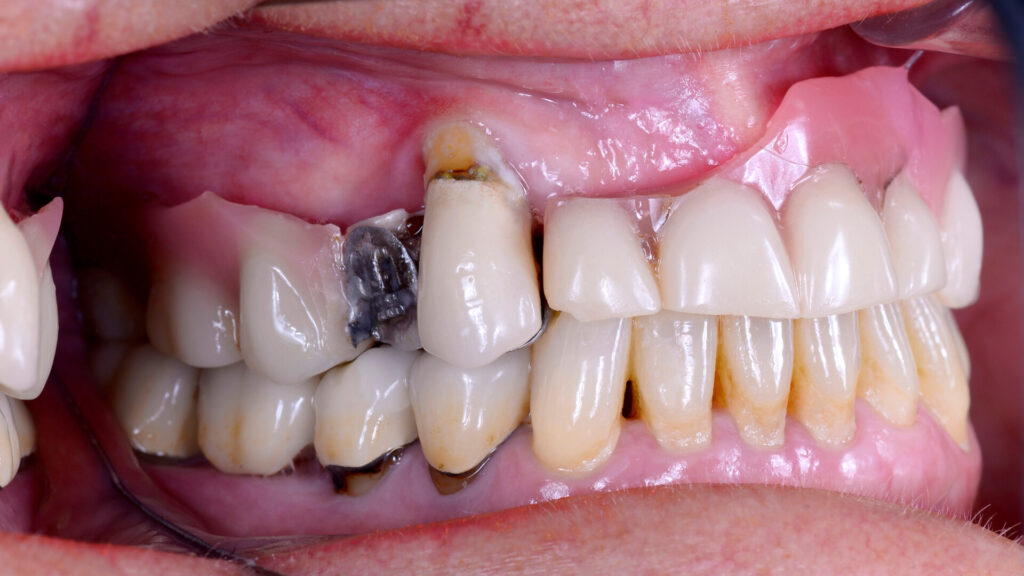
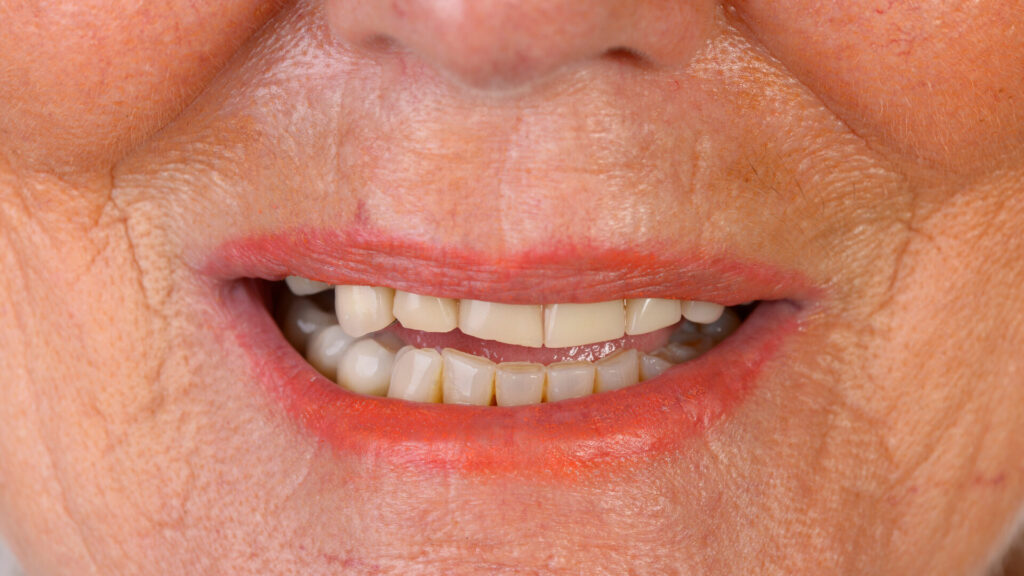
Im vorliegenden Fall war die knapp 78-jährige Patientin, ehemals starke Raucherin, von ihrem letzten Behandler zur implantatprothetischen Versorgung überwiesen worden. In den zurückliegenden Jahren hatte die Patientin in Folge einer generalisierten, chronischen Parodontitis alle Oberkieferzähne verloren – bis auf den mittlerweile stark kompromittierten, gelockerten und nicht mehr erhaltungsfähigen Zahn 13. Die Patientin klagte über anhaltende Blutungen, eine schmerzempfindliche Schleimhaut im Oberkieferbereich sowie über „fauligen“ Mundgeruch. Ihr vordringlichster Wunsch waren „schnellstmöglich feste Zähne“, mit denen sie endlich wieder ohne Schmerzen „zubeißen“ und „sich zeigen“ könne. Es wurden mit ihr mehrere implantatprothetische Therapiealternativen besprochen. Eine herausnehmbare Versorgung, sogar wenn implantatgestützt, kam für sie aufgrund ihrer bisherigen Erfahrungen grundsätzlich nicht mehr in Betracht. Wichtig war ihr zudem eine möglichst kurze Therapiedauer mit wenigen Sitzungen, da sie unter anderem einen längeren Anfahrtsweg aus dem Umland hätte.
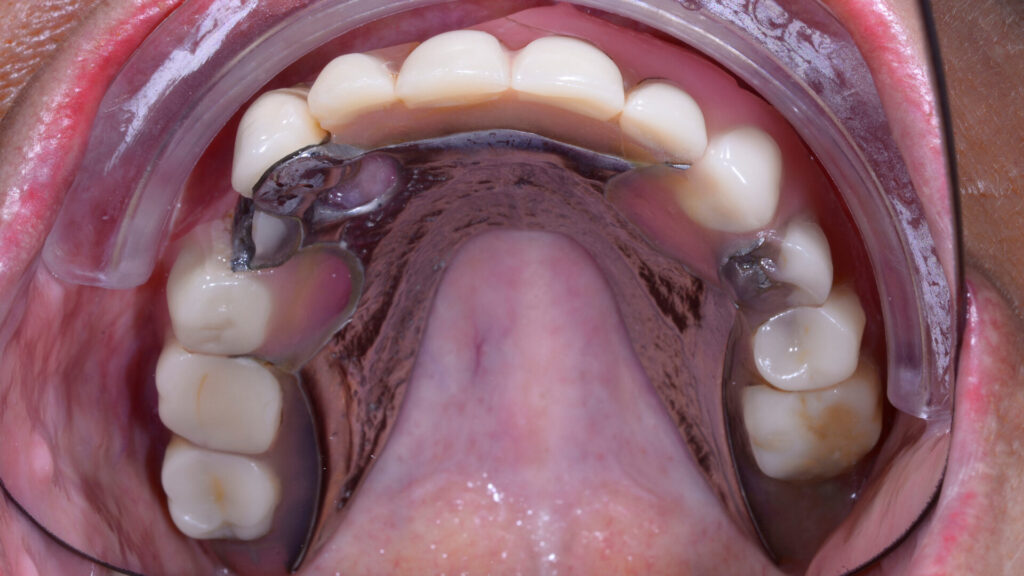
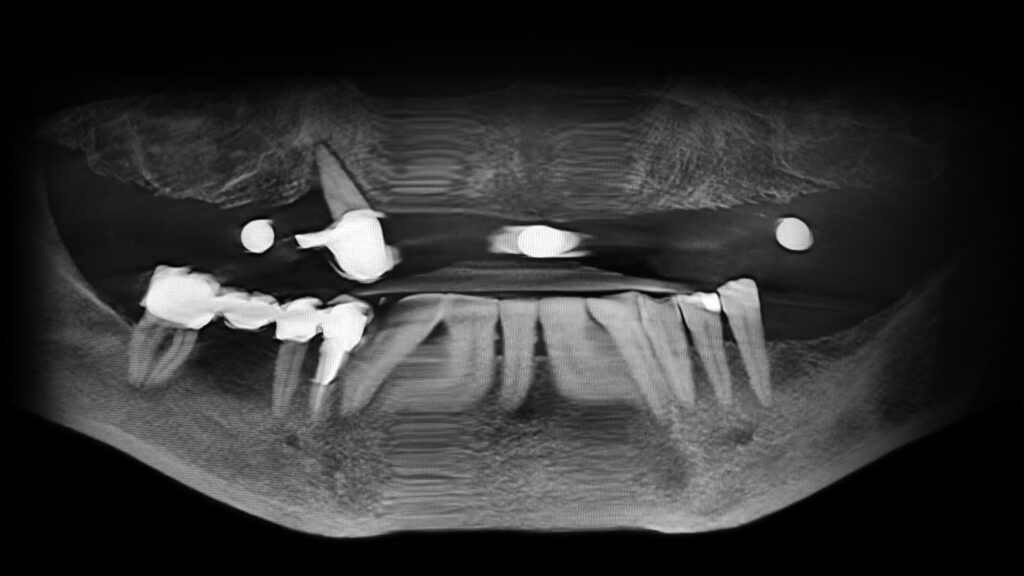
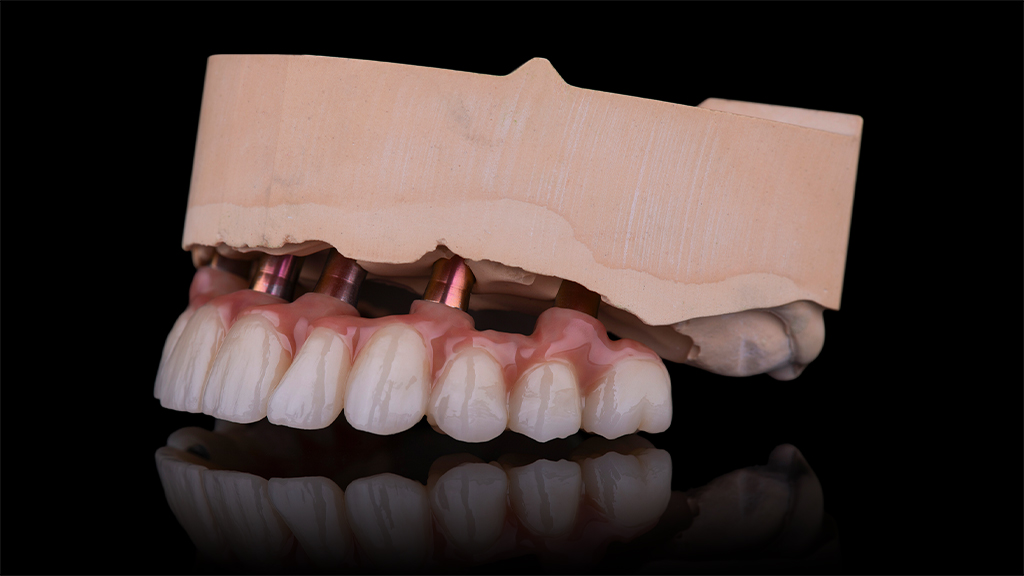
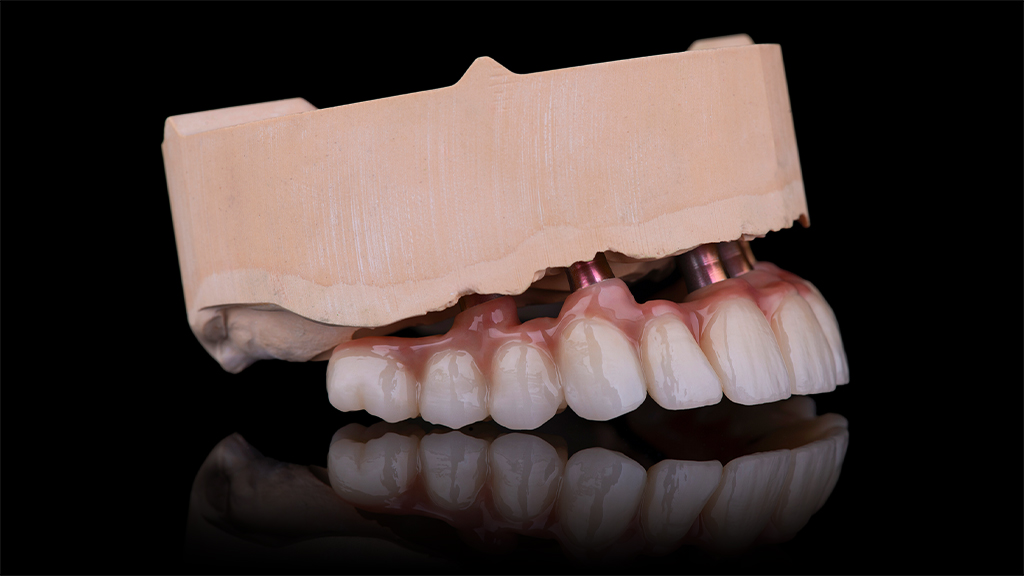
Eine erste klinische Inspektion zeigte einen teilbezahnten und augenscheinlich gut versorgten Unterkiefer. Im Oberkiefer hingegen ließ sich, bedingt durch die lange Tragedauer der desolaten Zahnprothese, bereits ein reduziertes Knochenangebot erkennen. Die Option, im Oberkiefer zunächst einen Knochenaufbau durchzuführen, um danach zu implantieren, lehnte die Patientin als zu invasiv und zeitaufwendig ab. Sie favorisierte vielmehr, vorbehaltlich des Ergebnisses der radiologischen Inspektion, eine Sofortimplantation mit provisorischer Versorgung, angelehnt an das Fast-and-Fixed-Konzept und ohne komplexe Augmentationen. Von dieser Therapiealternative versprach sie sich auch die optimale Aufwand-Nutzen-Relation. Entsprechend stimmte sie dem Vorschlag mit einer auf sechs Implantaten (copaSKY) bedingt festsitzenden Sofortversorgung zu. Im Unterkiefer wurde, um den intraoralen Keimspiegel der Unterkieferzähne auf einem möglichst niedrigen Niveau halten zu können, eine Full-Mouth-Desinfektion eingeplant (Abb. 1 bis 4).
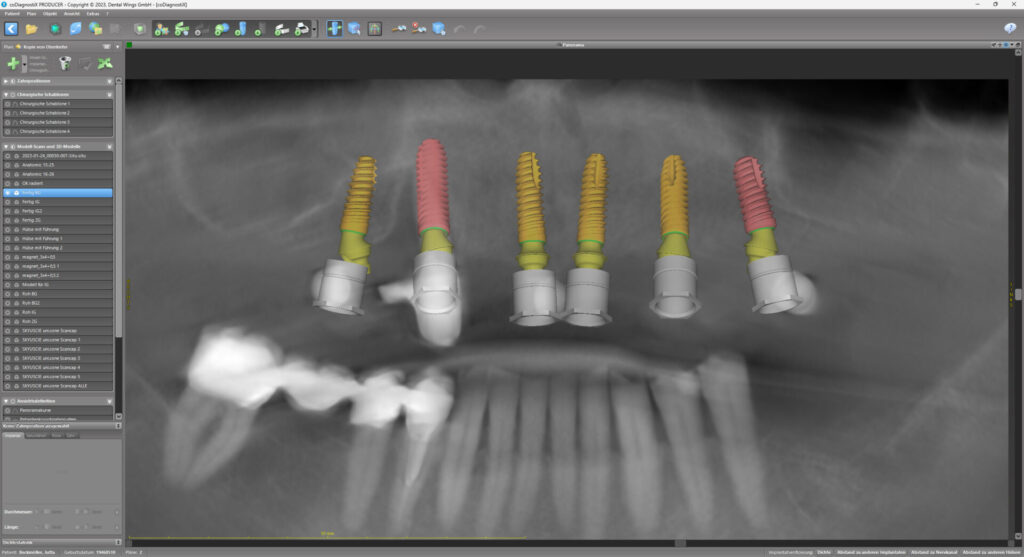
Therapieplanung
Die allgemeinmedizinische Anamnese ergab keine mit der Parodontitis vergesellschafteten Allgemeinerkrankungen sowie sonstige Risikofaktoren für eine Implantattherapie bzw. einer eventuellen Periimplantits [6]. Das Weichgewebe im Oberkiefer – neben einem geeigneten Knochenlager entscheidender Faktor für eine dauerhaft stabile Osseointegration [7] – zeigte sich weitgehend entzündungsfrei. Es bot damit eine gute Ausgangsposition für die Ausbildung ausreichend voluminöser Weichgewebemanschetten, was wiederum das Risiko eines periimplantären Knochenverlust sinken lässt [1,3]. In der 3D-Darstellung erwies sich die knöcherne Situation im Oberkiefer als geeignet für die vorgesehene Fast-and-Fixed-Variante mit sechs Implantaten, davon zwei gerade Implantate in der Front und je zwei beidseitig im Seitenzahnbereich leicht anguliert gesetzte Implantate. Zudem ließen die Aufnahmen intakte faziale Knochenlamellen erkennen, sodass sich nach Extraktion von Zahn 13 eine full-guided-Implantation anbot. Als finale Prothetik war eine hochwertige Kompositversorgung geplant, basierend auf einer vorab digital vorgenommenen, idealisierten Aufstellung für das Provisorium (Abb. 5 bis 8).
Implantation
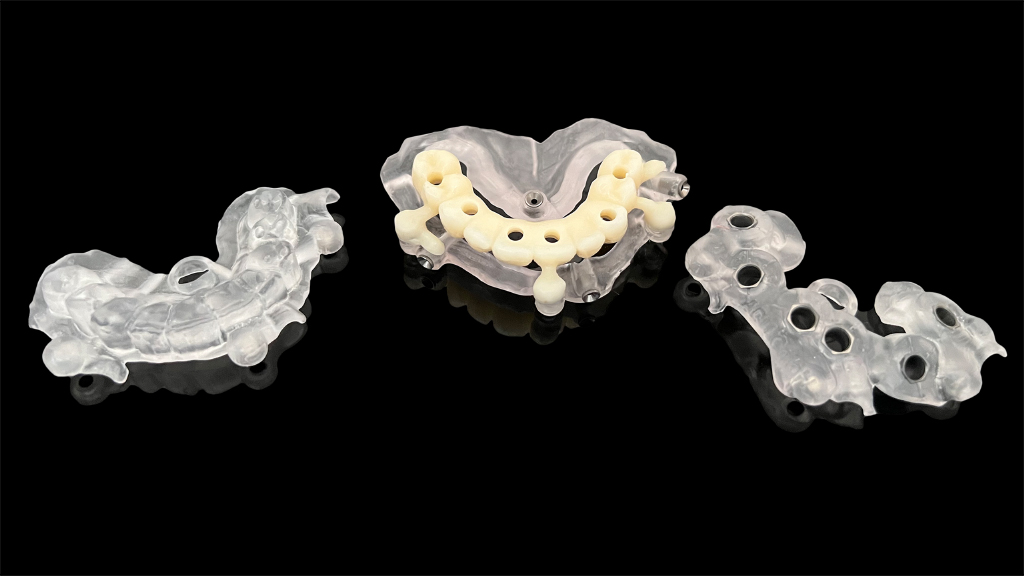
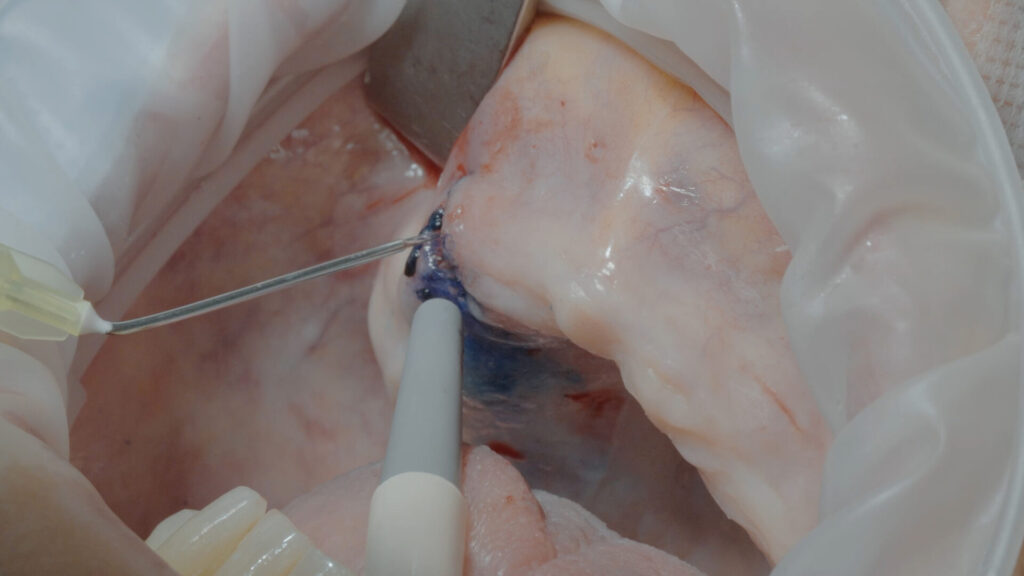
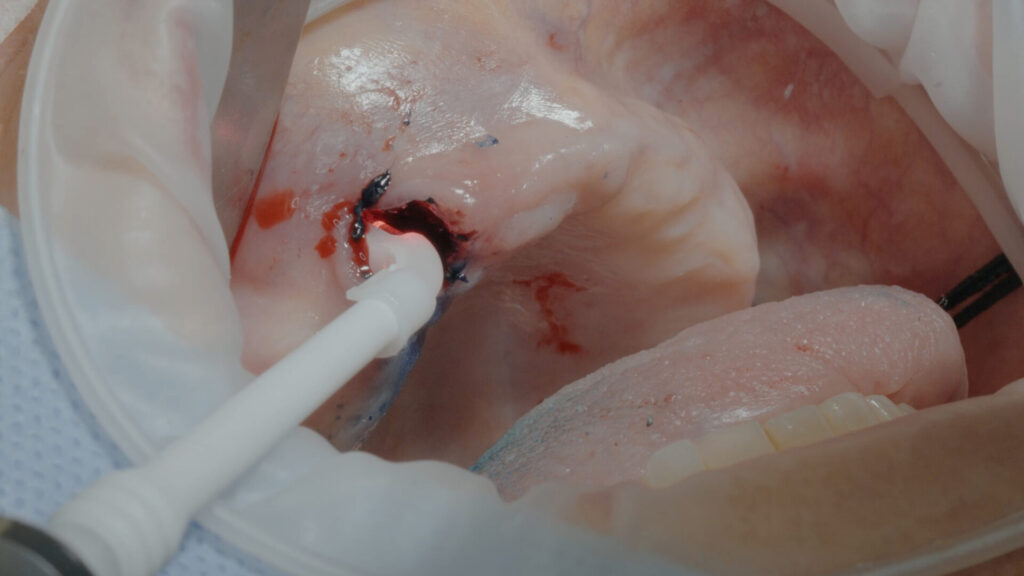
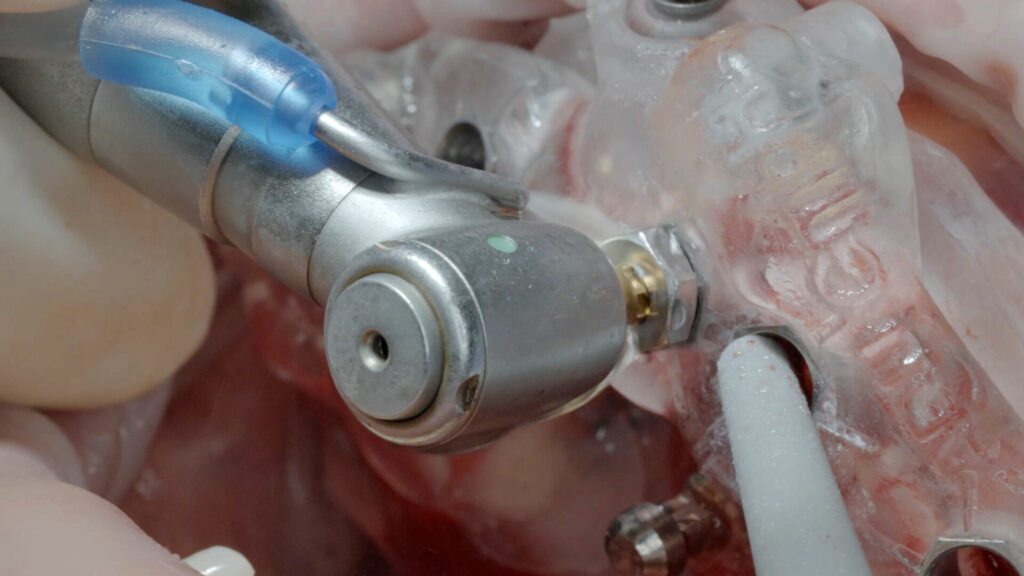
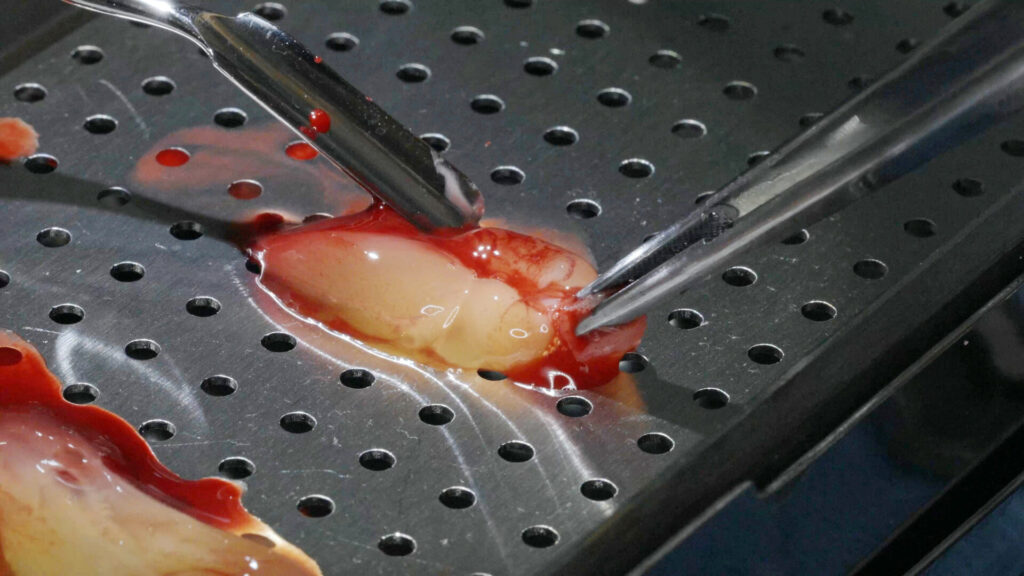
Anhand der digital erfassten Informationen vom CT-Scan über die Bissnahme bis zur STL-Datei der Abformung wurden sowohl eine stapelbare Bohrschablone (CoDiagnostiX, Dental Wings) sowie das Sofortprovisorium konstruiert und CAD/CAM-gestützt präimplantologisch angefertigt. Nach der problemlosen Extraktion von Zahn 13 wurde die Alveole von Granulationsgewebe versäubert und mit der antimikrobiellen photodynamischen Helbo-Therapie (aPDT) [4] desinfiziert. Dieses Verfahren ist für den Patienten vollkommen schmerzfrei. Es basiert auf dem Zusammenwirken zwischen einem photosensiblen Farbstoff und niedrigenergetischer Belichtung durch einen Laser (TheraLite Low Laser, LLLT). Dabei entsteht hochreaktiver Singulettsauerstoff, wodurch wiederum die Wände noch vorhandener Bakterien irreparabel zerstört werden. Somit kann auch einer sonst möglichen Sequesterbildung vorbeugt werden. Anschließend konnte mit der Implantation begonnen werden.
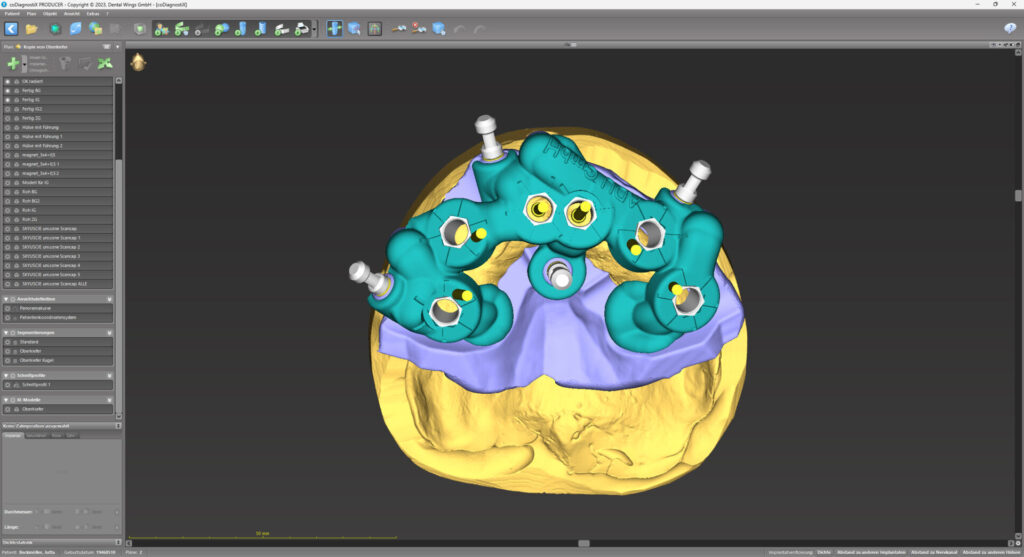
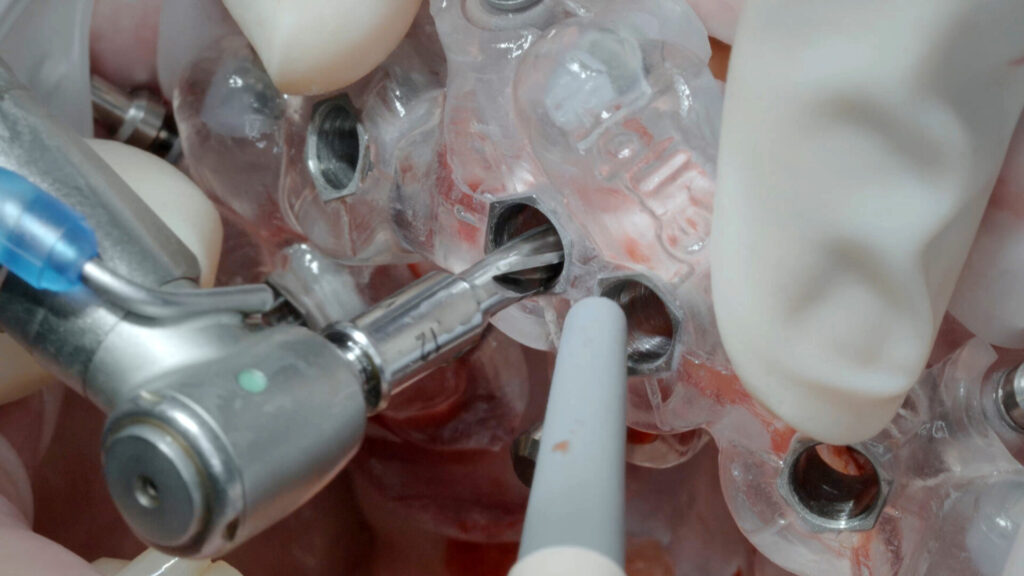
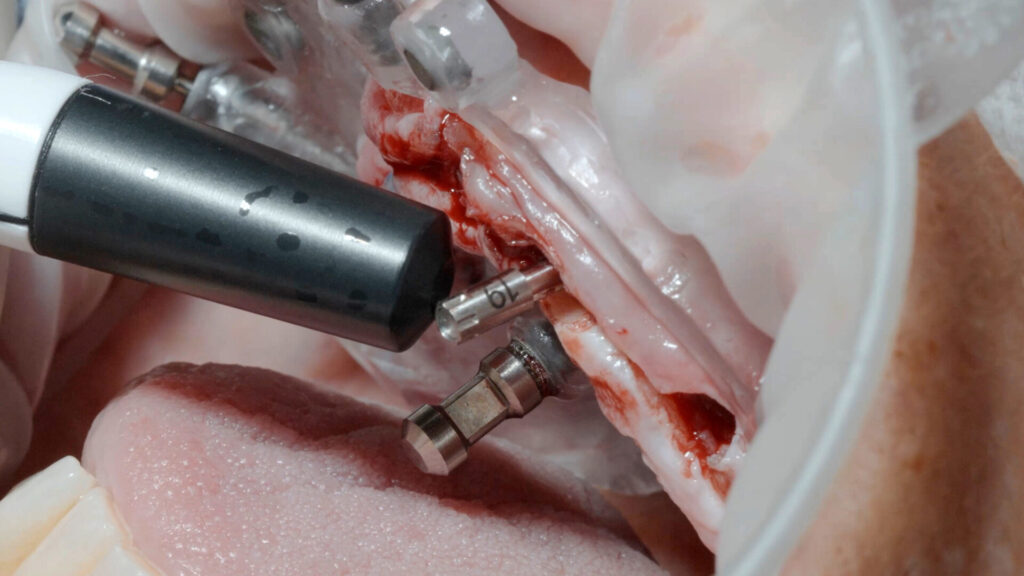
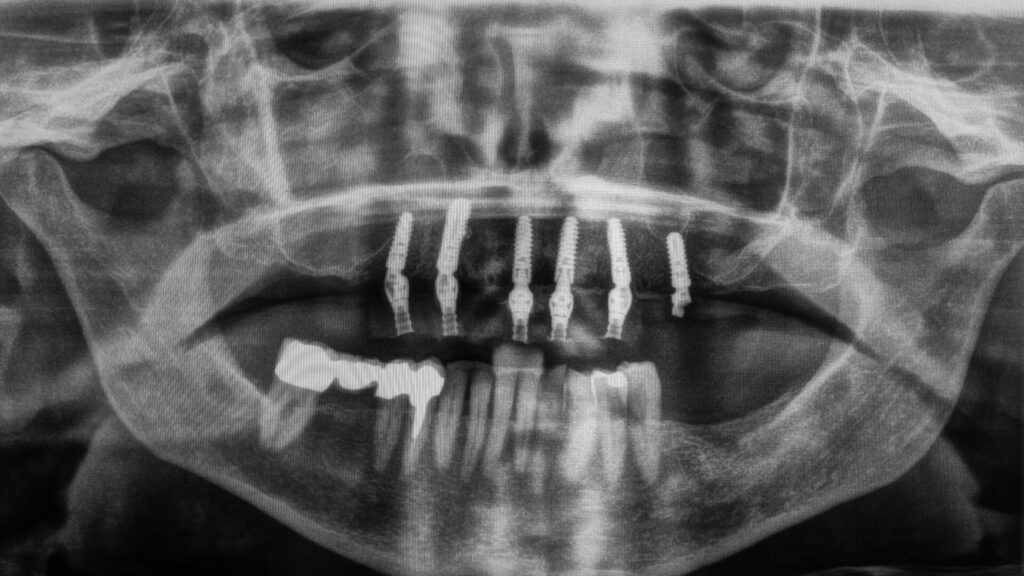
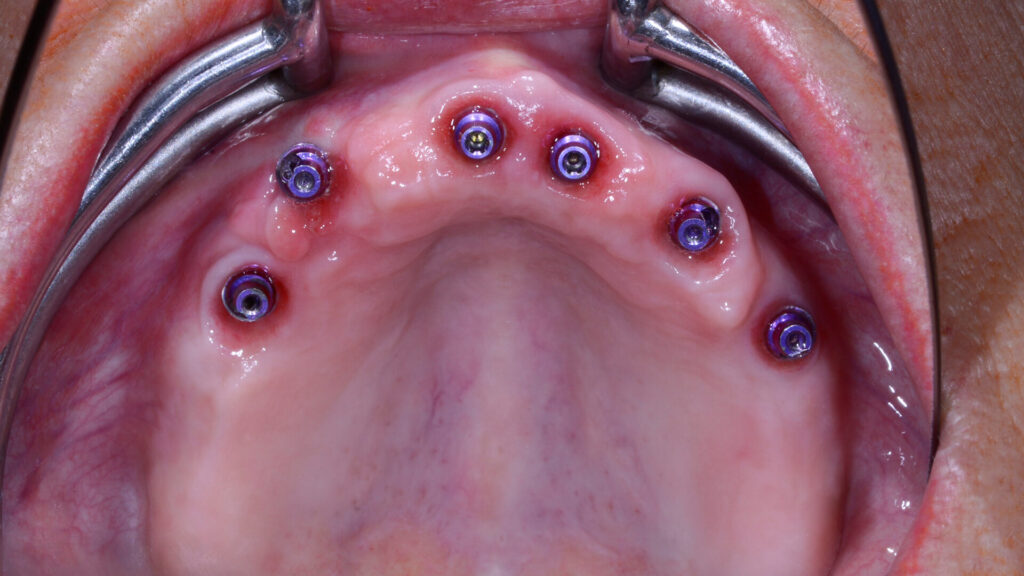
Die knochenspezifische Aufbereitung erfolgte nach Protokoll schrittweise in aufsteigender Reihenfolge durch die Full-Guide-Bohrschablone hindurch. Dabei verhindert ein fester Anschlag an der Hülsenoberkante ein zu tiefes Bohren und die Länge des Führungsschaftes ein Verkanten des Bohrers. Ein Wechsel der Hülsen ist nicht notwendig. Sechs copaSKY Implantate wurden auf diese Weise wie geplant leicht palatinal versetzt und damit ohne Kontaktrisiko zur vestibulären Lamelle in subkrestaler Position primärstabil eingebracht (i. r. 15: 3,5 x 10 mm; i. r. 13: 4,0 x 14 mm; i. r. 11, 21, 23: 3,5 x 12 mm; i. r. 25: 4,0 x 10 mm). Die RSA-Messung der Implantatstabilität mit dem Penguin II von bredent zeigte mit ± 75 ISQ (Implant Stability Quotient) sehr gute Werte für die Sofortversorgung. Zudem bietet ein weit gespreiztes Abstützungspolygon die optimale Stabilität für die geplante Prothetik unter gleichzeitiger Schonung des Hart- und Weichgewebes sowie der Nerven und der Gefäße. Um Knochenhöhe zu gewinnen, wurde auf den abgeschrägten und geätzten Implanatschultern, dem Backtaper, noch Knochenpartikel aus porcinem Knochenersatzmaterial (MinerOss XP, BioHorizons), vermischt mit autologem Knochen aus den Bohrstollen, aufgelagert. Das initiiert eine stabile, zirkumferenzielle Knochenneubildung (BoneGrowth Concept) [5] und in Folge die Ausbildung einer schützenden Gingivamanschette.
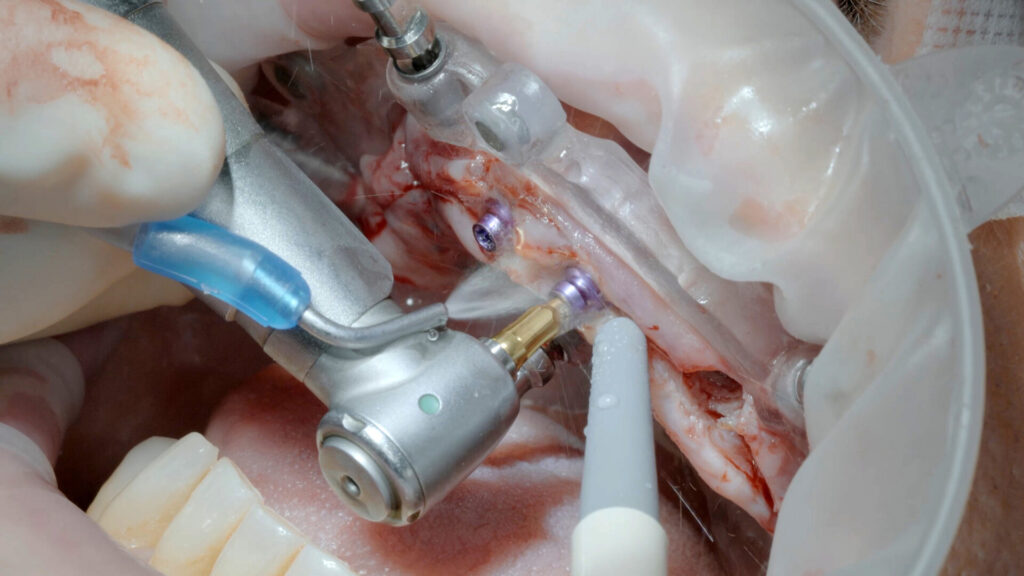
Die SKY uni.cone Abutments konnten anhand des geschlitzten unteren Teils der stapelbaren Bohrschablone direkt final nach dem Konzept der One-Time-Therapie eingedreht werden. Durch die Form-Fit-Verbindung erfolgt die laterale Lasteinleitung von einer Implantatbrücke direkt auf das Abutment, wodurch das Risiko von Schraubenlockerungen und Brüchen minimiert ist.
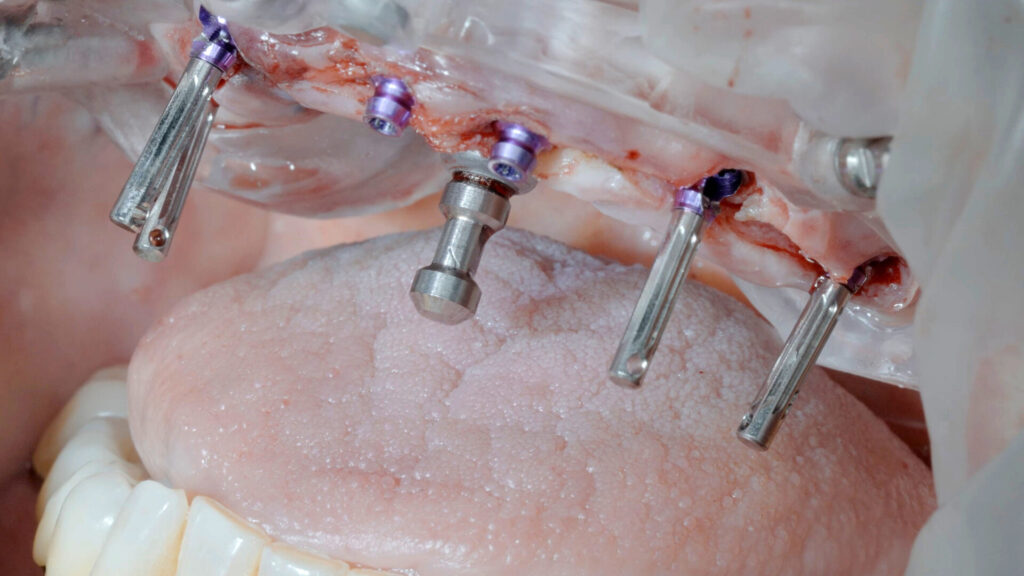
Für den prothetischen Aufbau wurden i. r. 11 und 21 gerade, ansonsten transversal verschraubbare 17,5°-gewinkelte Abutments verschraubt. Alle weiteren Arbeitsschritte konnten daher auf Abutmentniveau erfolgen. Das krestale Knochenniveau kann sich stabilisieren und das zirkuläre Weichgewebe ohne Irritation ausbilden.
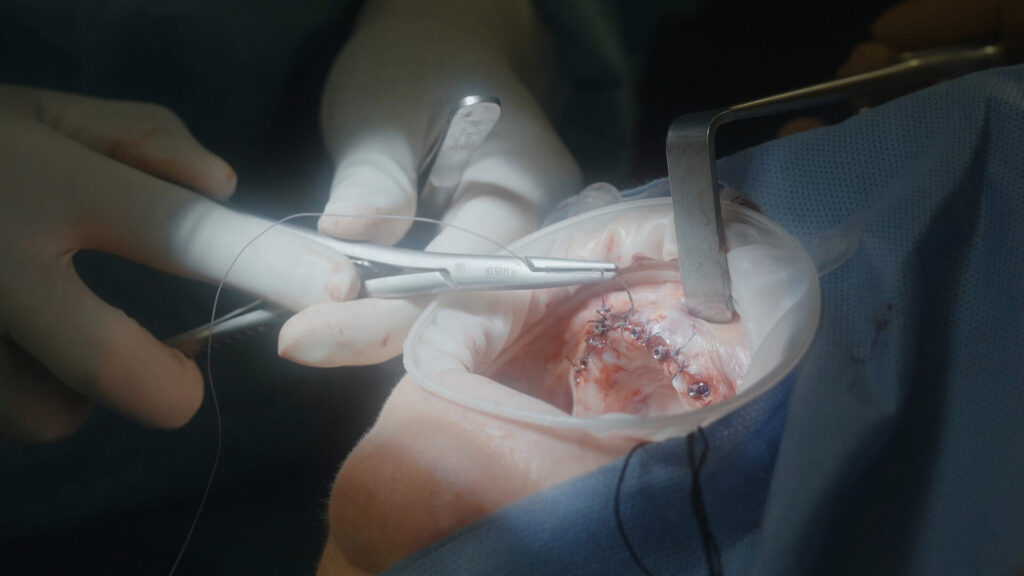
Ein Risikofaktor für unerwünschte Rezessionen der periimplantären Mukosa ist ein zu dünnes Weichgewebe. Daher sollte das vestibuläre Weichgewebe verdickt und darüber eine Verbreiterung der keratinisierten Gingiva sowie eine stabile Weichgewebemanschette erreicht werden [2]. Dafür wurde ein Mukosallappen unterminierend abpräpariert und die Tasche mit autologen Bindegewebestreifen verfüllt. Der GAP der Extraktionsalveole i. r. 13 sowie der Kieferkamm um die Implantate herum waren, soweit notwendig, ebenfalls mit Knochenersatzmaterial (MinerOss XP), vermischt mit autologen Knochenspänen und L-PRF, verfüllt. Abschließend wurde der gesamte Situs mit zwischenzeitlich hergestellter und zu einer Membran gepressten, soliden L-PRF Matrix abgedeckt und spannungsfrei und speicheldicht vernäht. So können die darunter liegenden wundheilungsfördenden Botenstoffe direkt aktiv werden, was wiederum zu einem raschen Wundverschluss und weniger Schwellungen führt (Abb. 9 bis 19).
Provisorium
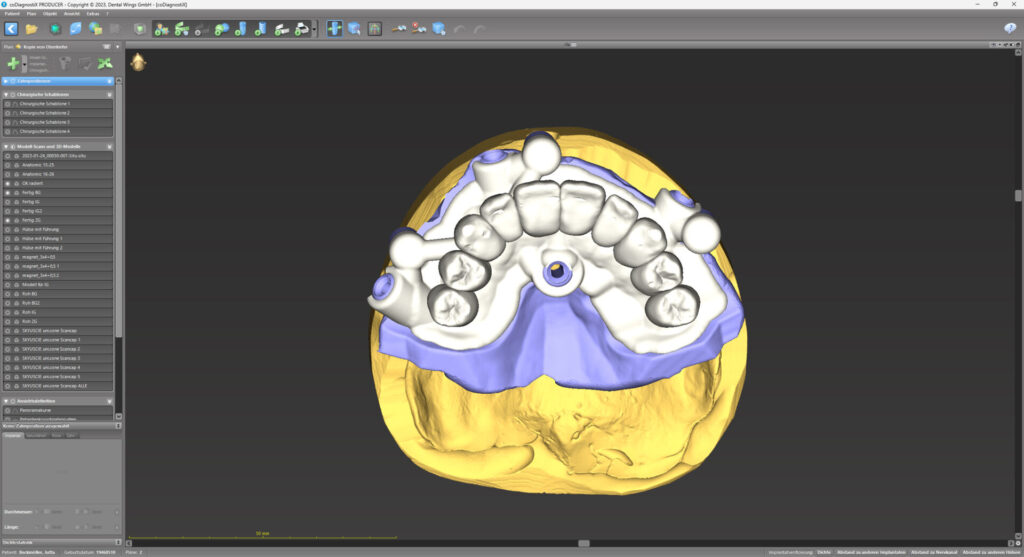
Vor dem Wundverschluss war das aus PMMA (breCAM.multiCOM) präfabrizierte Sofortprovisorium anhand der aufgesteckten Prothetikkappen auf seine spannungsfreie Passung hin kontrolliert worden. Nachdem die Kappen entsprechend gekürzt waren, wurde es extraoral mit den Kappen verklebt, finalisiert und auf den Abutments verschraubt. Zuvor war im Unterkiefer noch eine professionelle Zahnreinigung durchgeführt worden, um einen harmonischen Gesamteindruck herzustellen (Abb. 20 und 21).
Definitive Versorgung
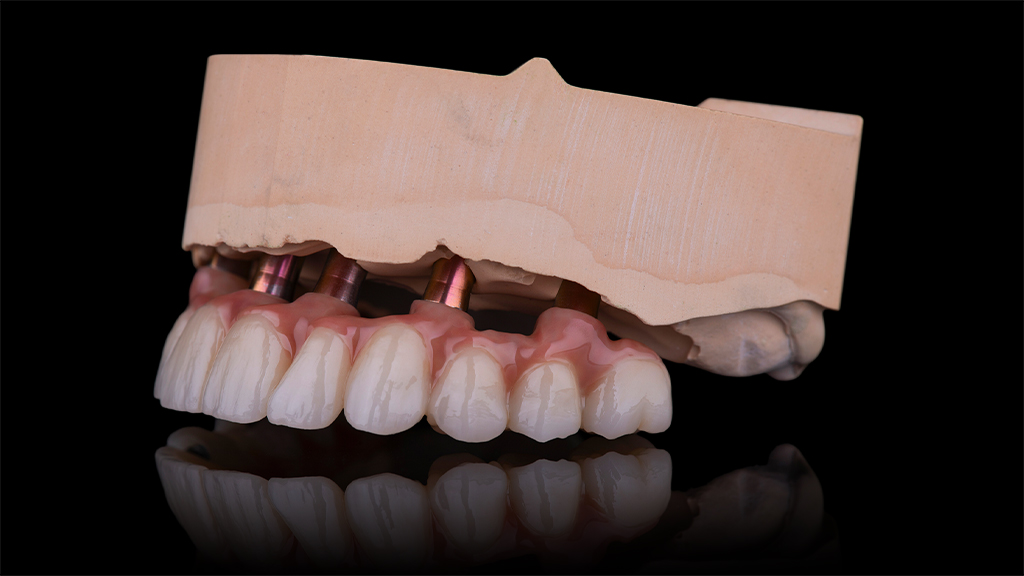
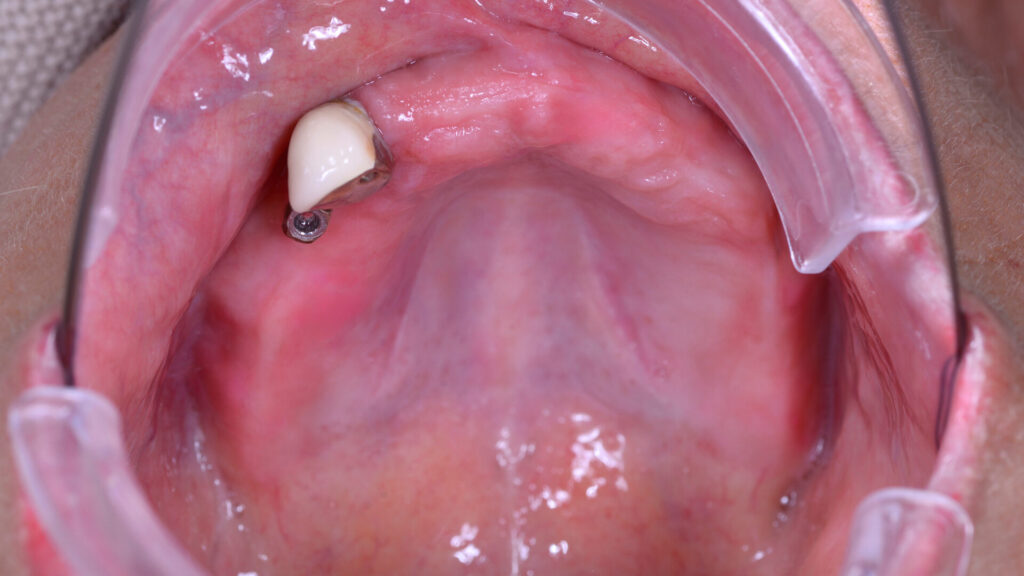
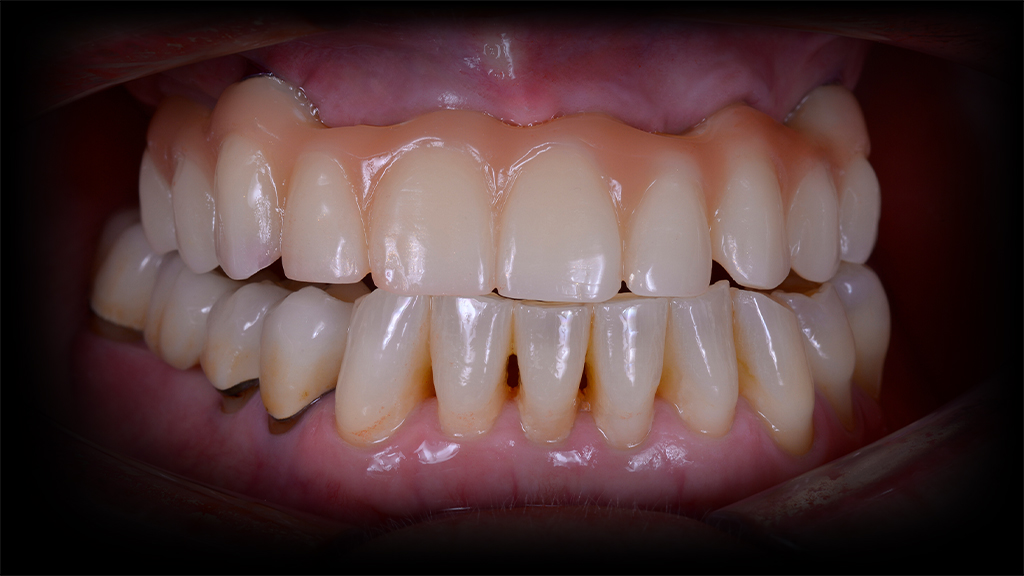
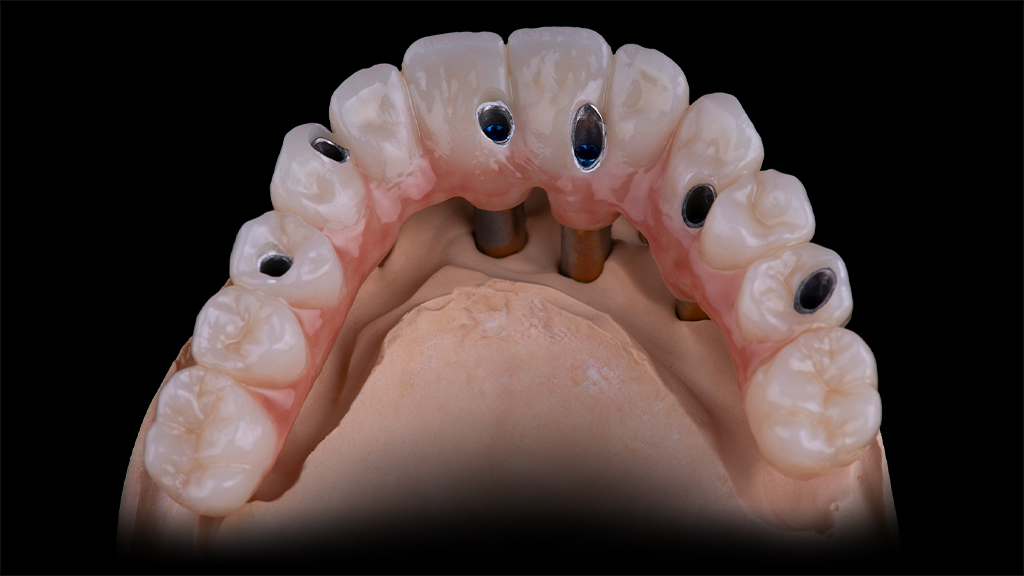
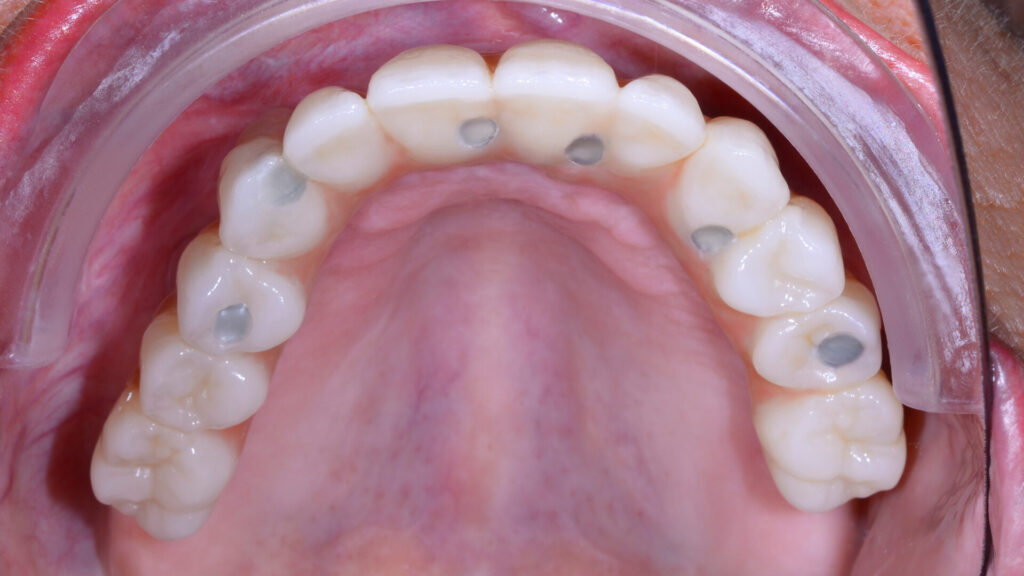
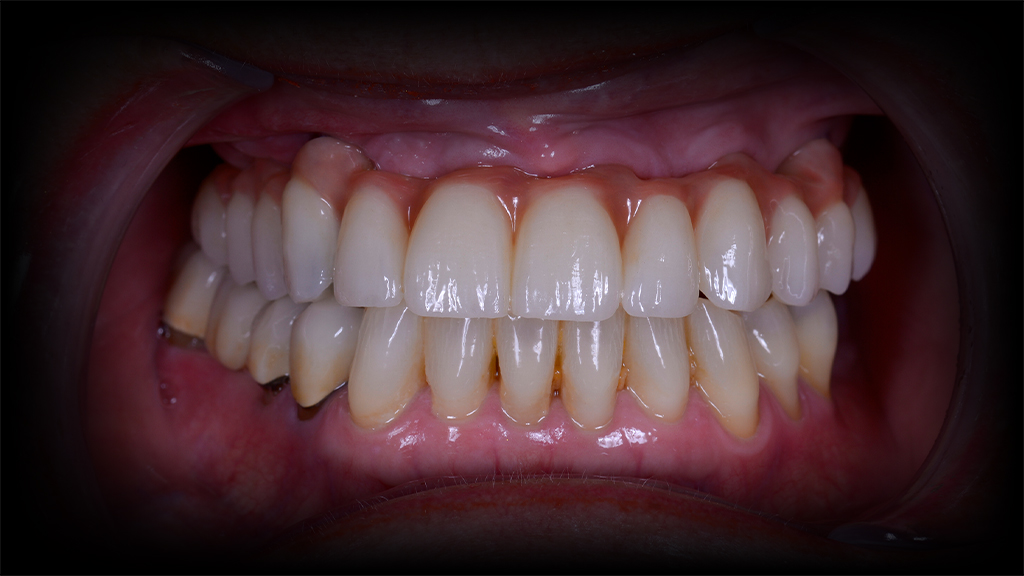
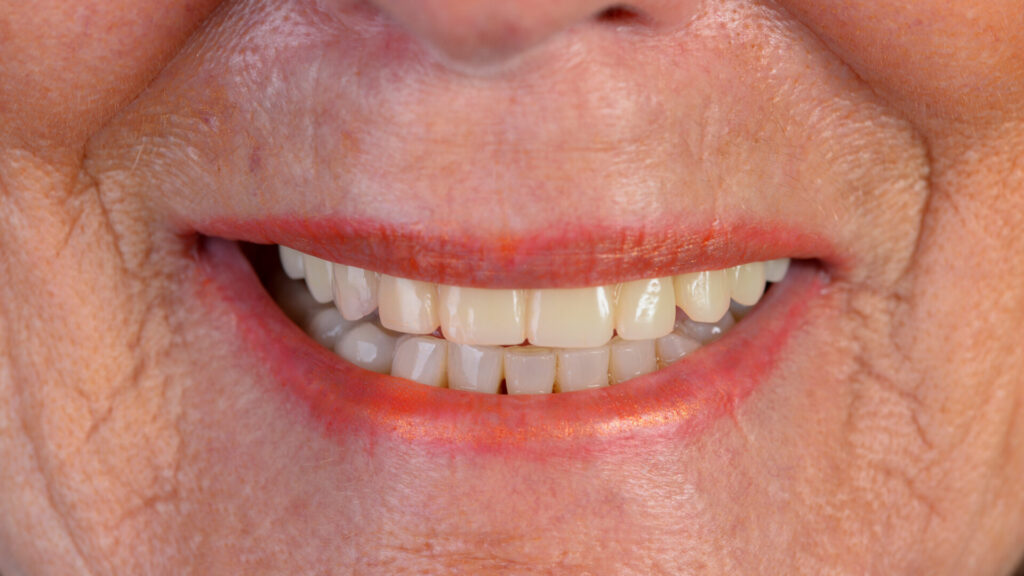
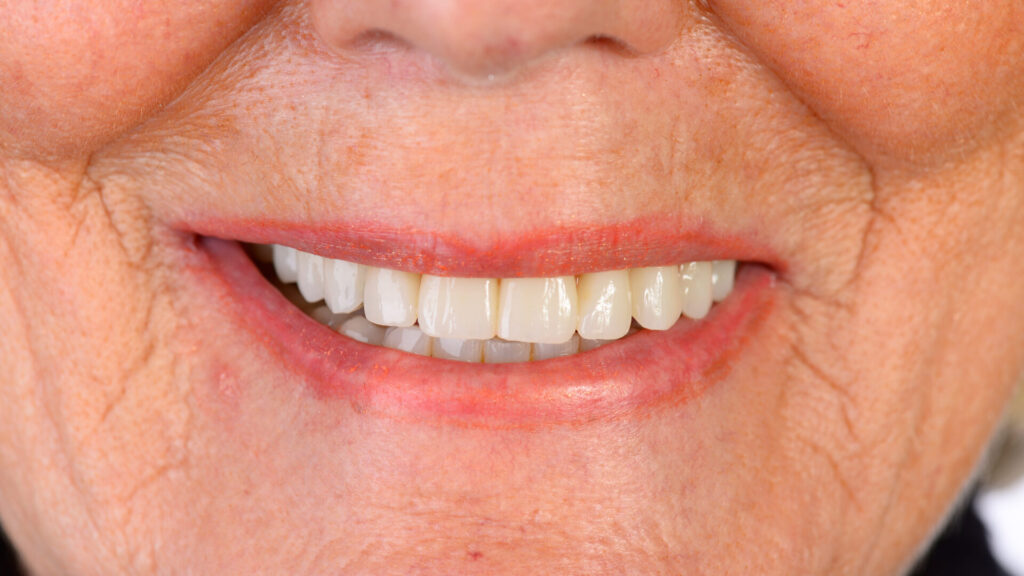
Nach rund dreimonatiger Tragedauer waren die Implantate osseointegriert und die Mukosa abgeheilt. Das Provisorium wurde herausgeschraubt und die abgeheilte Situation für die Herstellung der definitiven Versorgung intraoral gescannt (copaSKY uni.fit Scanabutment). Anhand der Überlagerung mit den ursprünglichen Daten wurde die Konstruktion an die aktuelle Situation angepasst und die definitive Implantatbrücke hergestellt (Abb. 22 bis 31).
Schlussbetrachtung
Ist eine Sofortversorgung von Implantaten medizinisch möglich, bleiben dem Patienten oftmals umfangreiche, zeit- und kostenintensive augmentative Maßnahmen erspart. Demgegenüber werden Kaufunktion und Phonetik unmittelbar wiederhergestellt und dank der minimalinvasiven Eingriffe treten kaum postoperativen Beschwerden auf. Allesamt Faktoren, die – neben der Reduzierung der Kosten – den Patientenkomfort erheblich steigern und einen positiven „Nachhall“ auf den Behandler hervorrufen.
Entscheidend ist jedoch, bereits im Vorfeld der Behandlung gemeinsam mit dem Patienten sein individuelles Behandlungsziel kritisch auf seine mögliche Realisation zu überprüfen oder ihm mögliche Alternativen aufzuzeigen. Ein solcher Weg der gemeinsamen Entscheidungsfindung schützt alle Beteiligten weitgehend vor „Missverständnissen“ und Enttäuschungen, zumal der Patient letztendlich die Therapieschritte nicht beurteilen kann und seinem Behandler vertrauen muss. Ausschlaggebend für den nachhaltigen Erfolg einer implantatprothetischen Behandlung sind – neben der erfolgreichen Osseointegration, der langfristigen klinische Funktionalität und der Ästhetik – vor allem die anhaltende Zufriedenheit des Patienten.
Kontakt
Sangeeta Pai
Fachärztin für Oralchirurgie
Die Oldenburger Zahnärzte
Dragonerstr. 1
26135 Oldenburg
Tel. +49 441 25225
info@praxis-osternburg.de
Literatur:
www.teamwork-media.de/literatur
Dr. Sangeeta Pai ist Fachärztin für Oralchirurgie in der Gemeinschaftspraxis Die Oldenburger Zahnärzte in Oldenburg: Sie ist spezialisiert in den Bereichen Implantologie, minimalinvasiver Sinuslift, Knochenaufbauverfahren, Full-Mouth-Rehabilitation, ästhetische Versorgungen, Funktionsdiagnostik und im digitalen Workflow (Intraoralscanning, CAD/CAM-Verfahren). Sie ist Autorin fachzahnärztlicher Artikel zum Thema Implantologie, Knochenaufbauverfahren, Eigenbluttherapie und komplexe Full-Mouth-Rehabilitation sowie Fortbildungsreferentin der Firmen Camlog und American Dental Systems mit Vorträgen im In- und Ausland.
Weitere berufliche Stationen und Qualifikationen:
- 2020 Anerkennung als Fachzahnärztin für Oral Chirurgie in Deutschland
- 2019 Surgical Affiliate Royal College of Surgeons, Edinburgh
- 2018 Fellowship in der Implantologie, International Congress of Oral Implantologists, ICOI/USA
- 2015/2016 Approbation als Zahnärztin in Deutschland, angestellte Zahnärztin mit Fachgebiet Oralchirurgie in der Praxis Dr. Reichelt
- 2013–2015 Berufliche Weiterbildungen in der MKG-Praxis Dr. Jedynak und Dr. Dr. Winter, Paderborn
- 2013 Anerkennung zur Fachärztin für Mund-, Kiefer-, Gesichtschirurgie an der Uniklinik Georgia
- 2003–2008 Zahnmedizinstudium an der RGUHS, Bengaluru/Indien
Hinweis
Alle namentlich nicht näher bezeichneten Produkte stammen aus dem Portfolio von bredent, Senden. Die zahntechnischen Arbeiten oblagen Sergej Deutsch M. Sc. IDT, Labor ADU, Göggingen. Die Fotos stammen von Marita Heeren, m.c. Zahntechnik.
Copyright
Abb. 13 und 14 – © bredent
Abb. 1 bis 12, 15 bis 33 – © Marita Heeren, m.c. Zahntechnik
Fachbericht
Weitere Beiträge zum Thema