Interview
Einblicke
10.06.25
Ein Gamechanger in der Therapie
Regeneration in der nichtchirurgischen Parodontitistherapie
Hyaluron, nichtchirurgisch, Parodontitistherapie
Die nichtchirurgische Parodontitisbehandlung steht im Fokus innovativer Ansätze und wird durch eine wachsende wissenschaftliche Evidenz gestützt. Prof. Dr. Anton Friedmann spricht über die Bedeutung der Biofilmkontrolle und den Einsatz von Adjuvanzien. Dazu teilt er spannende Einblicke in die Ergebnisse seiner Arbeit mit dem Clean&Seal-Protokoll und dessen Potenzial für die Parodontitis- und Periimplantitistherapie.
Herr Prof. Dr. Friedmann, welchen Stellenwert bietet die nichtchirurgische Therapie im Vergleich zu chirurgischen Ansätzen bei der Behandlung von Parodontitis?
Prof. Dr. Anton Friedmann: Die nichtchirurgische Therapie bildet die Grundlage jeder Parodontitisbehandlung. Das ist international anerkannt und auch in den aktuellen Leitlinien klar verankert. Ihr Hauptziel ist es, ähnlich wie bei chirurgischen Ansätzen, einen möglichst vollständigen Taschenverschluss zu erzielen und die tiefen parodontalen Stellen weitestgehend zu eliminieren. Damit schafft die nichtchirurgische Therapie die Basis für alle weiteren Behandlungsschritte und legt das Fundament für einen langfristigen Therapieerfolg.
In welchen Fällen empfehlen Sie Zahnärzten, die nichtchirurgische Therapie einzusetzen, und wo sehen Sie deren Grenzen?
Prof. Friedmann: Die nichtchirurgische Therapie ist grundsätzlich bei allen Parodontitisfällen indiziert und stellt immer den ersten Behandlungsschritt dar. Allerdings wissen wir aus der Praxis, dass es bestimmte Situationen gibt, in denen allein diese Methode an ihre Grenzen stößt – zum Beispiel bei sehr tiefen parodontalen Taschen oder bei einer Furkationsbeteiligung mehrwurzeliger Zähne. Gerade bei solchen anatomisch oder morphologisch schwierigen Defekten kann es notwendig werden, im weiteren Verlauf chirurgisch zu intervenieren. Das ist wichtig, auch gegenüber dem Patienten offen zu kommunizieren, damit er weiß, dass in manchen Fällen nach der nichtchirurgischen Phase noch weitere, speziellere Maßnahmen erforderlich sein können.
Wie wichtig ist die Entfernung des Biofilms in der nichtchirurgischen Therapie, und was empfehlen Sie für eine gründliche Reinigung?
Prof. Friedmann: Die Kontrolle des Biofilms ist tatsächlich das A und O in der Parodontitistherapie – ganz gleich, ob nichtchirurgisch oder chirurgisch behandelt wird. Gerade bei der nichtchirurgischen Therapie ist die gründliche Reinigung der Zahnfleischtaschen allerdings herausfordernd, was diese Therapieform auch so komplex macht. Deshalb gibt es immer wieder neue Instrumente und Methoden, die entwickelt und diskutiert werden, um die Biofilmentfernung noch effektiver und zuverlässiger zu gestalten. Auch der Einsatz von adjuvanten Verfahren spielt hier eine Rolle, um die Kontrolle über das Infektionsgeschehen langfristig zu verbessern.
Welche Rolle spielen adjuvante Materialien in der nichtchirurgischen Therapie bzw. Regeneration, und wie können sie optimal eingesetzt werden?
Prof. Friedmann: Adjuvante Materialien sind in der nichtchirurgischen Therapie inzwischen zahlreich verfügbar und werden auch häufig eingesetzt. Viele dieser Materialien oder Biomaterialien zeigen allerdings nur eine kurzfristige Wirkung und unterstützen die Therapie eher begrenzt. Wenn man den klinischen Mehrwert betrachtet, sollte man den Einsatz dieser adjuvanten Anwendungen durchaus kritisch sehen. Die größten und nachhaltigsten Erfolge – insbesondere was den Taschenverschluss angeht – werden nach wie vor durch die mechanische Bearbeitung der Wurzeloberflächen erzielt. Adjuvante Materialien können also ergänzen, ersetzen aber nicht die gründliche mechanische Reinigung.
Welche Rolle spielt Hyaluronsäure bzw. das Clean&Seal-Konzept in Ihrem regenerativen Behandlungskonzept?
Prof. Friedmann: Das Clean&Seal-Konzept stellt für uns tatsächlich einen echten Gamechanger dar. Besonders hervorzuheben ist hier die Kombination zweier unabhängig voneinander wirksamer Komponenten: Zum einen das gepufferte Hypochlorit, das als Antiseptikum eine sehr effektive antimikrobielle Unterstützung bietet. Zum anderen sorgt die vernetzte Hyaluronsäure durch das Prinzip des Versiegelns für eine regenerativ ablaufende Heilungsphase. Wir erreichen damit nicht nur einen Taschenverschluss, sondern können auch mit einem zusätzlichen Zugewinn an Attachement rechnen – und das mit einer guten Prognose. Die wichtigsten Schritte bestehen darin, vor und während der klassischen mechanischen Reinigung zunächst das Hypochlorit zur Dekontamination einzusetzen und im Anschluss die Hyaluronsäure zur Versiegelung aufzutragen. Studien zeigen, dass genau dieses Vorgehen in der geschlossenen, nichtchirurgischen Therapie histologisch neues Attachement ermöglicht. Für die Praxis heißt das: Zahnärzte können mit Clean&Seal nicht nur die Taschen effektiv behandeln, sondern auch die Regeneration gezielt fördern.
Welche wissenschaftlichen Studien oder Ergebnisse belegen die Wirksamkeit der nichtchirurgischen Therapie, insbesondere des „Clean&Seal“-Ansatzes?
Prof. Friedmann: Die Wirksamkeit der nichtchirurgischen Therapie – und ganz besonders des Clean&Seal-Ansatzes – ist wissenschaftlich sehr gut belegt. Wir haben den experimentellen, histologischen Nachweis erbracht. In der klinischen Anwendung sehen wir deutliche Verbesserungen bei den Patienten, was sich zusätzlich durch radiografische Befunde untermauern lässt. Es liegen bereits zahlreiche publizierte klinische Studien vor, die diese positiven Effekte eindrucksvoll bestätigen. Das heißt, wir können uns nicht nur auf überzeugende experimentelle Daten stützen, sondern sehen auch in der Praxis nachhaltige Erfolge.
Welche Langzeitergebnisse können Zahnärzte von der nichtchirurgischen Therapie erwarten, und wie wird die Nachhaltigkeit der Behandlungserfolge sichergestellt?
Prof. Friedmann: Die Langzeitergebnisse der nichtchirurgischen Therapie, insbesondere mit dem Clean&Seal-Ansatz, sind durch kontrollierte randomisierte klinische Studien gut belegt. Über Zeiträume von sechs bis neun Monaten zeigen sich bereits deutliche Zugewinne an Attachement. Besonders aussagekräftig werden die Ergebnisse aber durch die radiografische Befundung nach zwölf Monaten oder später. Gerade im Langzeitverlauf ist die Radiografie ein wertvolles Instrument, da sie erst nach etwa einem Jahr wirklich aussagekräftige Veränderungen im Vergleich zur Ausgangssituation zeigt. Hier ist also Geduld gefragt – aber die klinischen und radiologischen Daten bestätigen, dass die nachhaltigen Behandlungserfolge mit diesem Ansatz tatsächlich erreichbar sind.
Wie wählen Sie in Ihrer Klinik Patienten aus, die von einer nichtchirurgischen Therapie profitieren könnten? Gibt es spezifische diagnostische Kriterien?
Prof. Friedmann: Grundsätzlich profitieren alle Patienten ohne schwerwiegende systemische Allgemeinerkrankungen von der nichtchirurgischen Therapie und dem Clean&Seal-Ansatz. Auch bei Rauchern können positive Effekte erzielt werden, wobei wir natürlich weiterhin auf einen Rauchstopp und die Optimierung von Lebensgewohnheiten hinwirken. Das Konzept ergänzt die etablierten Grundprinzipien der Parodontitistherapie und bringt besonders bei guter Patienten-Compliance einen zusätzlichen Nutzen.
Auch bei kompromittierten Patienten – also solchen mit erhöhtem Risiko oder erschwerenden Faktoren – kann das Clean&Seal-Protokoll angewendet werden. Zwar ist die Datenlage zu den Erfolgsaussichten in dieser Gruppe noch begrenzt, es spricht aber nichts gegen den Einsatz des Protokolls. Was den Zeitpunkt betrifft: Besonders ab der zweiten Phase der Parodontitistherapie, der antiinfektiösen Behandlung, sehen wir deutliche Vorteile. In vielen Fällen kann Clean&Seal sogar helfen, chirurgische Eingriffe zu vermeiden. Auch in der unterstützenden Nachsorgephase (UPT) – etwa bei therapieresistenten oder wiederkehrenden Taschen – ist die Anwendung als Adjuvanz sinnvoll und zeigt in der Praxis Erfolge.
Bei mehrwurzeligen Zähnen mit Furkationsbeteiligung sollte die Anwendung individuell abgewogen werden, da hier die Datenlage zu Zusatzeffekten noch begrenzt ist. Besonders bei Furkationen dritten Grades ist ein vollständiges Ausheilen zwar nicht möglich, dennoch können auch diese Stellen von einer verbesserten Heilung in den sogenannten Tunneln unterhalb der Zahnkrone sowohl beim geschlossenen als auch beim chirurgischen Vorgehen profitieren. Wir setzen das Protokoll auch in solchen Fällen ein, beobachten aber weiterhin die wissenschaftliche Evidenzlage.
Welche Tipps können Sie Zahnärzten geben, um die nichtchirurgische Therapie erfolgreich in ihren Praxisalltag zu integrieren ?
Prof. Friedmann: Die Integration der nichtchirurgischen Therapie mit Clean&Seal in den Praxisalltag ist unkompliziert und lässt sich problemlos mit bestehenden Routinen kombinieren. Wichtig ist, beim subgingivalen Vorgehen zunächst das gepufferte Hypochlorit-Gel in die Taschen einzubringen und dabei wirklich die Geduld aufzubringen, es mindestens 60 Sekunden einwirken zu lassen, bevor die mechanische Reinigung startet. In einem Quadranten können alle betroffenen Stellen nacheinander behandelt werden, bevor die Instrumentierung folgt. Das Hypochlorit ist atoxisch und kann auch länger in der Tasche verbleiben, sodass ein systematisches Vorgehen möglich ist – idealerweise sollte das Einbringen des Gels zwei- bis dreimal in einer Sitzung wiederholt werden.
Nach der mechanischen Bearbeitung ist es wichtig, auf Chlorhexidin-Präparate zur Spülung zu verzichten, um Kreuzreaktionen zu vermeiden. Stattdessen sollte mit Kochsalzlösung oder 3%igem Wasserstoffperoxid gespült werden. Im Anschluss werden die Taschen vollständig mit dem viskösen Hyaluron-Gel aufgefüllt, das das Koagulum schnell stabilisiert. Eine der größten Herausforderungen liegt in der konsequenten Patientenaufklärung und Nachsorge. Hier empfiehlt es sich, die Vorteile und Abläufe der Therapie klar zu kommunizieren und die Patienten aktiv in die Nachsorge einzubinden, um den langfristigen Erfolg zu sichern.
Wie bewerten Sie die aktuelle Situation bei der nichtchiriurgischen Periimplantitistherapie im Vergleich zur Anwendung in der Parodontitisbehandlung?
Prof. Friedmann: Wir haben das Clean&Seal-Konzept schon vor einiger Zeit erfolgreich auf die nichtchirurgische Periimplantitistherapie übertragen. Auch bei etablierten periimplantären Knochendefekten lässt sich das Protokoll mit guten Ergebnissen anwenden, ähnlich wie bei der Parodontitisbehandlung. Zwar ist die Datenlage hier aktuell noch nicht ganz so robust, da die systematische Forschung etwas später gestartet ist, aber in ersten Falldokumentationen und prospektiven Fallserien konnten wir bereits vielversprechende klinische Erfolge auf der diesjährigen EuroPerio zeigen wie etwa radiologisch messbare Verbesserungen des Knochenrands um plus 1 mm nach nichtchirurgischer Behandlung. Wichtig ist dabei, dass bei der Dekontamination der Implantatoberflächen besonders auf die Wirkung des Hypochlorits gesetzt wird. Es wird bis zu achtmal mit jeweils 60 Sekunden Einwirkzeit angewendet und erfolgt zyklischerweise mit einhergehender mechanischer Bearbeitung. Bei der Instrumentierung sollte das Granulationsgewebe vollständig entfernt werden, idealerweise mit Titan-Handinstrumenten oder Ultraschallspitzen ohne Kunststoffaufsätze. Die Mehrfachanwendung von Hypochlorit unterstützt die effektive Dekontamination und fördert eine stabile Gewebeheilung. Insgesamt zeigt sich, dass Clean&Seal die Ergebnisse der nichtchirurgischen Periimplantitistherapie deutlich verbessern kann. Die aktuellen Leitlinien empfehlen auch hier, zunächst nichtchirurgisch vorzugehen. Ich erwarte, dass wir in den nächsten Jahren durch laufende klinische Studien eine noch fundiertere Datenlage erhalten und dieses Protokoll einen festen Platz in der modernen Periimplantitistherapie einnehmen wird.
Prof. Dr. Anton Friedmann ist Universitätsprofessor und Abteilungsleiter am Lehrstuhl für Parodontologie der Universität Witten/Herdecke sowie Spezialist Parodontologie (DGP) und Fachzahnarzt für Parodontologie (LZÄKWL). Seinen Arbeitsschwerpunkt bilden die Parodontologie, insbesondere die parodontale Regeneration und Implantologie beim parodontal geschädigten Patienten.
Patientenfall:
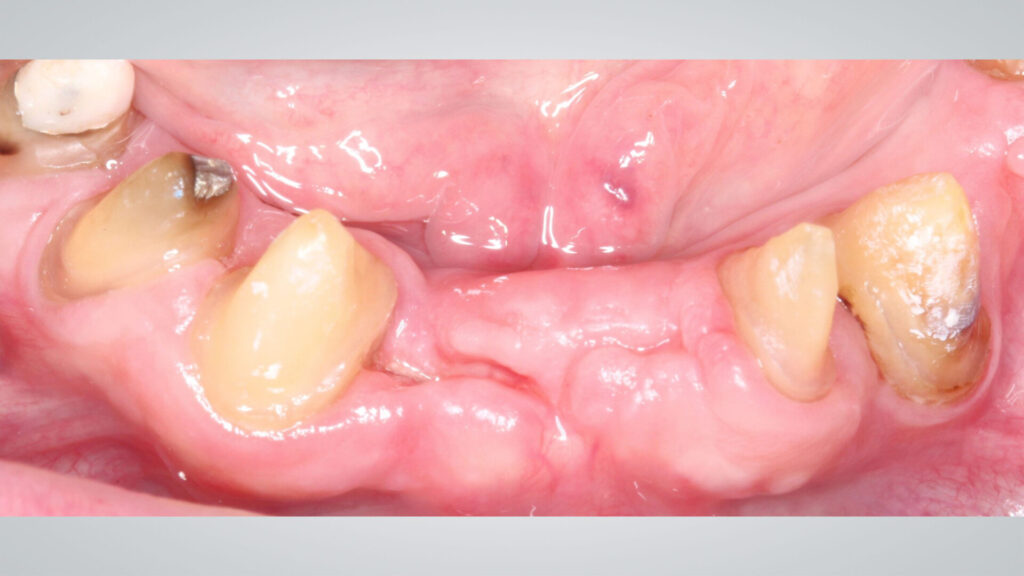
Der Patient (70J, Nichtraucher) war für eine lange Zeit in unserer Abteilung im UPT-Recall und in gutem parodontalen Zustand. Leider hat er für fünf Jahre die Behandlung aus persönlichen Gründen unterbrochen. Im Jahr 2022 kam er wieder „mit gesenktem Haupt“ mit den in Abb. 1-3 gezeigten Befunden, u. a. auch in der UK-Front, zurück.
Zur Beseitigung der Persistenz in der ST und der damit einhergehenden Entzündung, wurden die nicht mehr erhaltenswerten Zähne 31–34 extrahiert und an den Zähnen 33 und 43 das Clean&Seal-Protokoll adjuvant zur subgingivalen Instrumentierung angewendet. Wie in unserem Protokoll vorgesehen, wurde ein gründliches Scaling & Root Planing (SRP) mit Handinstrumenten unter Infiltrationsanästhesie und einer begleitenden Anwendung des Reinigungsgels (Perisolv, Regedent) zur Unterstützung der Biofilm Entfernung durchgeführt. Nach dem Zusammenmischen der beiden Komponenten (Abb. 4) wird dafür das Gel mit einer stumpfen Kanüle tief in die Tasche eingebracht und nach einer Einwirkzeit von mind. 60 Sek mit dem mechanischen Scaling fortgefahren. Dieser Vorgang (Applikation Reinigungsgel, 60 sec. Einwirken, SRP) wird in der gleichen Sitzung so lange (ca. 1–2x) wiederholt, bis nach Einwirken des Reinigungsgels bei der Instrumentierung keine sichtbaren Konkremente mehr aus der Tasche austreten.
Nach Abschluss der letzten Instrumentierung wird die Tasche mit der kreuzvernetzten Hyaluronsäure (xHyA; hyaDent BG, Regedent) (Abb. 5) zur Förderung des Heilungs- und Regenerationsprozesses gefüllt. Innerhalb von sieben Tagen erfolgt nochmals die Applikation von xHyA, um den Effekt einer möglichen raschen Auswaschung zu kompensieren.
Der Patient erhielt in der Unterkieferfront ein Langzeitprovisorium und wurde Ende 2023 festsitzend mit einer Zirkonoxid-Brücke versorgt. Abbildung 6 zeigt die Situation vor dem Einsetzen der finalen Versorgung.
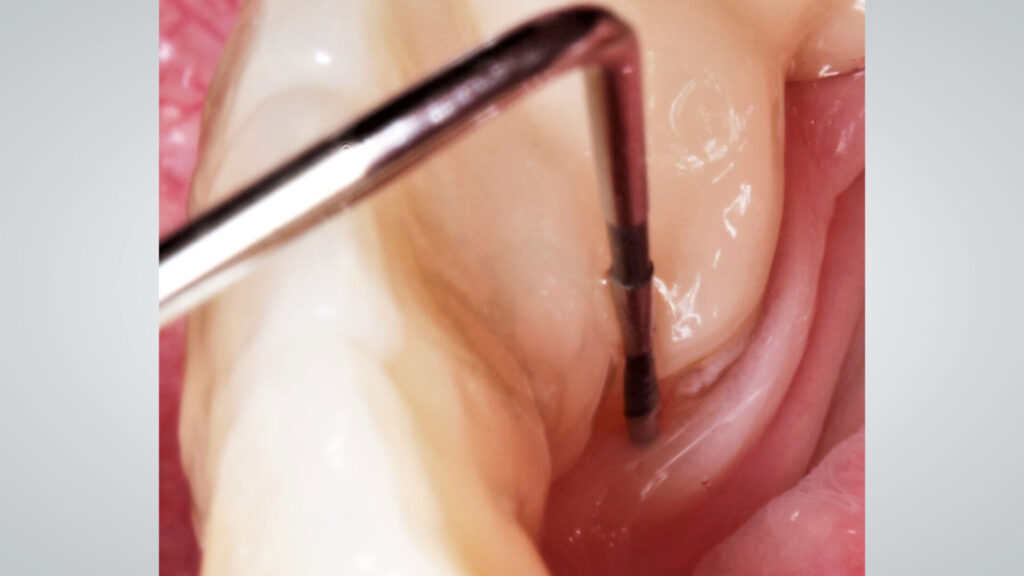
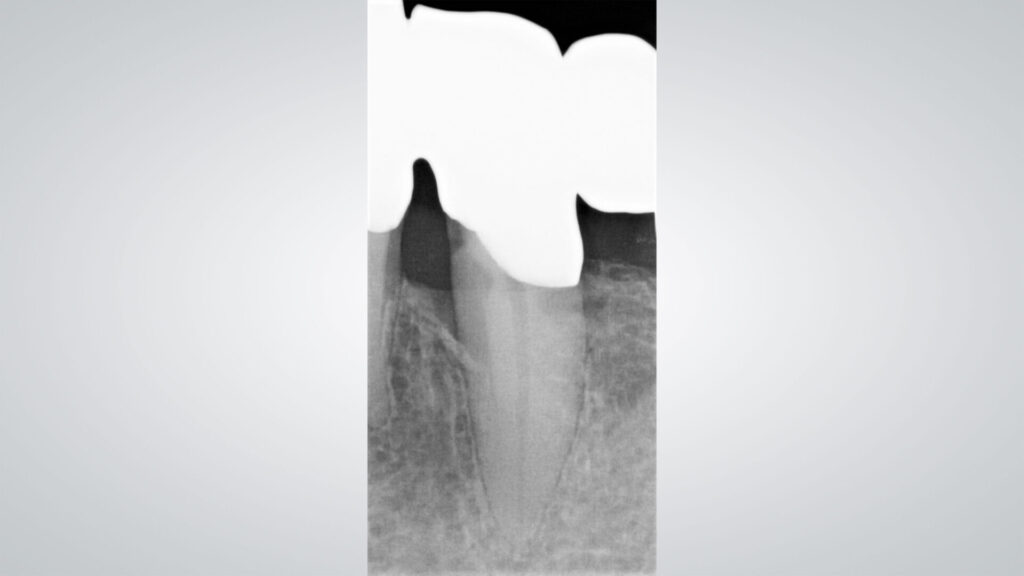
Die Kontrolle 1,5 Jahre nach der Eingliederung des Zahnersatzes (Abb. 7) dokumentiert parodontale Stabilität mit deutlich reduzierten, max. 4 mm tiefen ST-Werten, ohne Blutungsneigung (Abb. 8). Radiologisch konnte eine signifikante Verbesserung der parodontalen Gewebe verzeichnet werden (Abb. 9).

07 – Situation 1,5 Jahre nach der Behandlung und vor der Eingliederung der finalen Versorgung 
08a – Signifikante Reduktion der Taschen auf ein gesundes Niveau von max. 4 mm 
08b – Signifikante Reduktion der Taschen auf ein gesundes Niveau von max. 4 mm 
09a – Radiologisch zeigt sich eine deutliche Verbesserung des parodontalen Gewebes. 
09b – Radiologisch zeigt sich eine deutliche Verbesserung des parodontalen Gewebes.
Interview
Weitere Beiträge zum Thema