Fachbericht
Alterszahnheilkunde
05.01.22
Die wichtigsten Mundschleimhauterkrankungen bei Senioren
Zuverlässige Integration in die zahnärztliche Therapie
Candidosen, Herpes Zoster, Leukoplakien, Oraler Lichen planus
Die Mundgesundheit bei Senioren trägt deutlich zu deren Lebensqualität bei, wie bereits Petersen und Ogawa 2018 publizierten. In diesem Review werden die häufigsten Erkrankungen im Mundbereich, unter denen Senioren leiden, wie eine hohe Kariesrate, Zahnverlust, Hyposalivation und Parodontalerkrankungen beschrieben. Daraus schlussfolgerten die Autoren, dass eine frühzeitige Prävention und Integration in das Gesundheitssystem hier Abhilfe schaffen kann und sich diese Maßnahmen besonders an Senioren wenden sollten [1].
Nicht nur bei älteren Patienten gehört zur vollständigen Mundgesundheit dabei auch eine gesunde Mundschleimhaut.
Einige Mundschleimhauterkrankungen treten jedoch gehäuft bei Senioren auf. Ursache hierfür sind die reduzierte Immunabwehr, Veränderungen der Beschaffenheit der Mundschleimhaut, bedingt durch die Atrophie und Involution der oralen Gewebe, ausgelöst durch die reduzierte Kollagenproduktion und Speichelsekretion, eine verminderte DNA- Reparaturfähigkeit sowie ein weniger funktionsfähiger Metabolismus der auf die Schleimhaut wirkenden Karzinogene. Zusätzlich verursachen medikamentöse Dauertherapien und Polypharmazie häufig eine verminderte Speichelbildung und/oder eine veränderte -zusammensetzung, was ebenfalls zu einer reduzierten Immunabwehr im Mund-Nasen-Rachen-Raum führt. Eine intensivere Mundhygiene kann häufig dieser Entwicklung entgegenwirken. Leider verhindern dies häufig die reduzierten manuellen Fähigkeiten der Senioren sowie unzureichende Mundhygienemaßnahmen durch häusliche Pflegekräfte bzw. in Pflegeeinrichtungen. Zusätzlich werden einige Mundschleimhauterkrankungen durch alten, schlecht sitzenden und/oder mangelhaft gepflegten Zahnersatz sowie durch Zahnverlust, der die Atrophie der Kieferkämme und die Rückbildung des Zahnhalteapparates verursacht, begünstigt. Der häufige Genuss von Tabak und Alkohol kann zudem die Bildung von Malignomen fördern [2]. Auch opportunistische Infektionen finden in diesem Milieu einen geeigneten Nährboden. Lichenoide Erkrankungen können begünstigt werden und präkanzeröse Läsionen missinterpretiert sowie möglicherweise zu spät erkannt werden.
Um Veränderungen der Mundschleimhaut bei Senioren und bei anderen Patienten zuverlässig zu diagnostizieren, sollte standardmäßig bei jeder zahnärztlichen Kontrolle eine schematische Untersuchung der einzelnen Regionen erfolgen [3]. Zur Dokumentation und zur Kontrolle bestehender Mundschleimhautveränderungen kann zusätzlich eine Fotodokumentation hilfreich sein.
Leukoplakien
Die Leukoplakie ist zunächst definiert als nicht abwischbare, weiße Effloreszenz der Mundschleimhaut und ist somit eine rein klinische Beschreibung [4]. Sie gilt nicht als Diagnose und muss daher weiter unterteilt und untersucht werden. Häufige Lokalisationen für Leukoplakien im Bereich der Mundschleimhaut stellen die Zungenränder, das Planum buccale und die befestigte Gingiva dar.
Tabak- und/oder Alkoholabusus, Morsicatio buccarum und/oder eine Candidainfektion können zu einer Leukoplakie führen. Hinter dem klinischen Bild können sich ebenso lichenoide Veränderungen, eine EBV-Infektion (Haarleukoplakie) und Friktionskeratosen verbergen.
Wichtig ist die Unterscheidung zwischen homogenen und inhomogenen Leukoplakien. Homogene Leukoplakien haben eine glatte Überfläche, sind scharf begrenzt und asymptomatisch. Zur Diagnosesicherung sollte bei fehlenden Risikofaktoren wie Tabakkonsum und/oder Alkoholabusus, bei unklarer Ätiologie und nach Ursachenbeseitigung (z. B. Therapie der Candidiasis, Entfernung scharfer Zahn- oder Prothesenkanten etc.) bei einer Persistenz der Veränderung über zehn Tage eine Probenentnahme erfolgen. Ergibt das histopathologische Ergebnis eine Hyperkeratose ohne dysplastische Veränderungen, könnte die Verlaufskontrolle mittels einer Bürstenzytologie erfolgen, um das Auftreten atypischer Zellen auszuschließen bzw. rechtzeitig zu diagnostizieren. Werden dann im Verlauf atypische Zellen gefunden, müsste zur weiteren Diagnostik eine Probenentnahme erfolgen, um Dysplasiegrade zu bestimmen oder auszuschließen. Homogene Leukoplakien sollten mindestens halbjährlich kontrolliert werden.
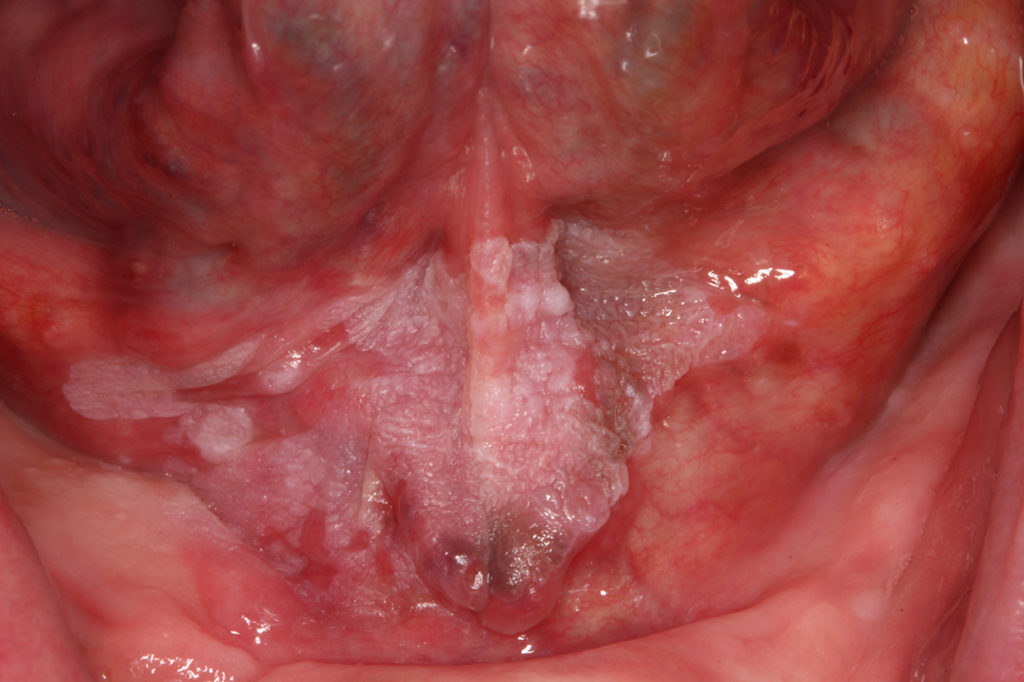
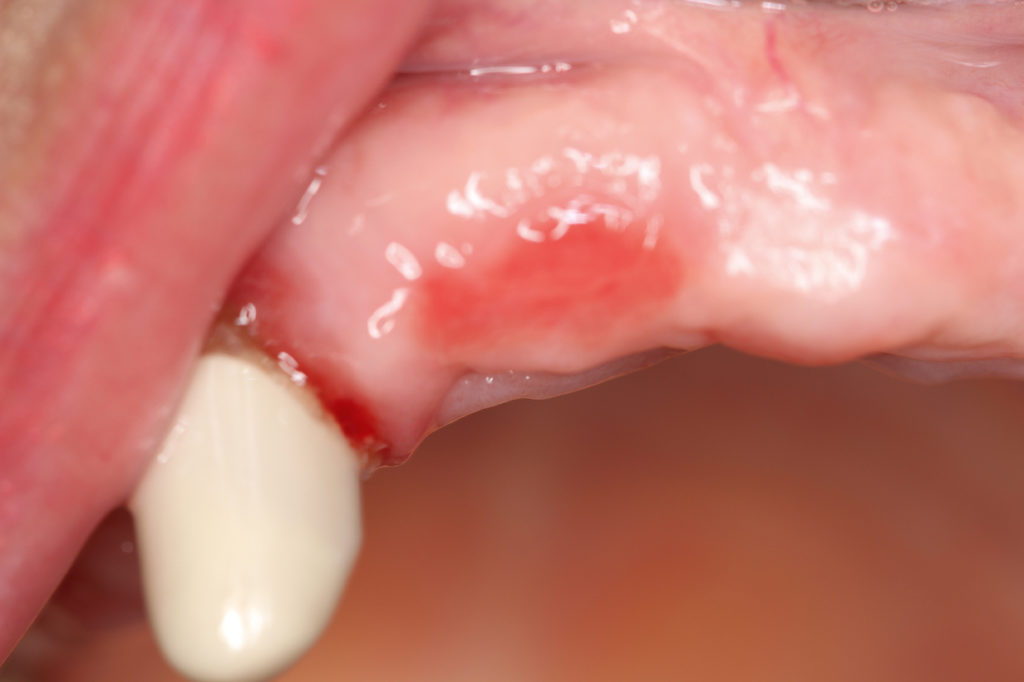
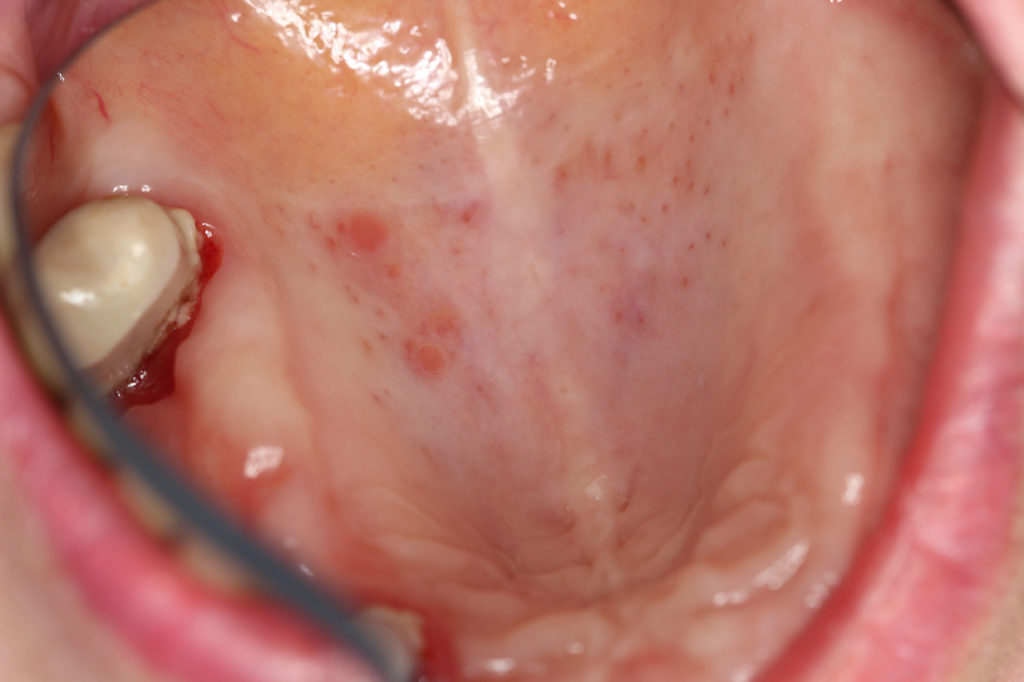
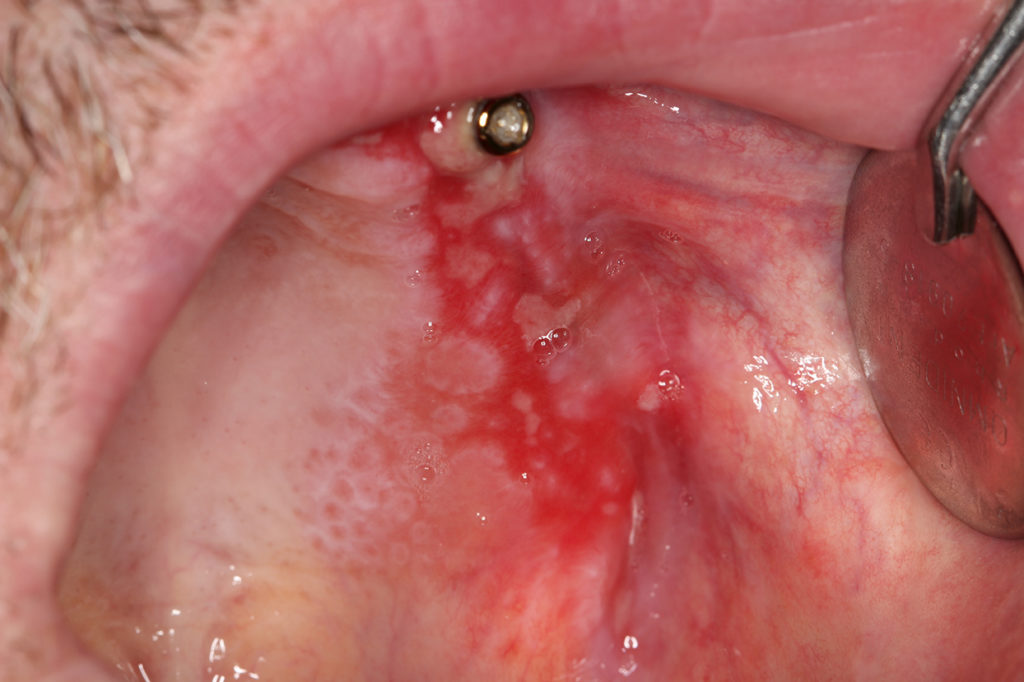
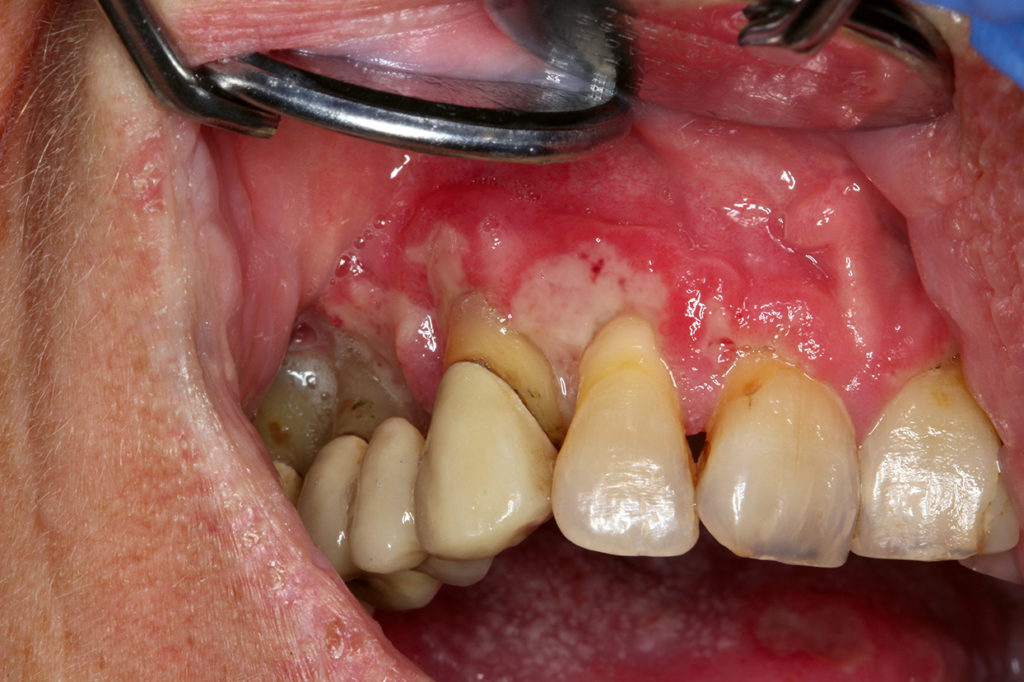
Inhomogene Leukoplakien (Abb. 1 und 2) sind unscharf begrenzt, haben teils rötliche Anteile und eine unebene Oberfläche. Sie können schmerzhaft sein. Hier muss in jedem Fall zeitnah eine Probenentnahme erfolgen, da diese deutlich häufiger mit Dysplasien vergesellschaftet sind als homogene Leukoplakien. Bei Bestätigung einer Dysplasie sollte eine Exzision/Laserexzision [5] erfolgen sowie ein engmaschiges Recall (alle 8 – 12 Wochen). Bei inhomogenen Leukoplakien besteht ein erhöhtes Transformationsrisiko, wenn sie sich am Mundboden oder im Bereich des Zungenrandes befinden, ätiologische Faktoren fehlen, sie seit längerer Zeit bereits bestehen, in der Vergangenheit bereits Plattenepithelkarzinome im oralen Bereich aufgetreten sind und Dysplasien bereits vorliegen.
Bei Karzinomverdacht sollte umgehend eine Überweisung an einen Mund-, Kiefer-, Gesichtschirurgen oder eine Fachklinik erfolgen, um die rasche Anschlussbehandlung zu ermöglichen und ein mögliches „patient‘s and doctor‘s delay“ zu verhindern.
Bei Tabakabusus sollte ein Rauchinterventionsgespräch geführt werden. Falls der Patient es schafft, das Rauchen sehr stark zu reduzieren oder aufzugeben, kann eine Entfernung der tabakassoziierten Leukoplakie (siehe Abb. 1) sinnvoll sein und längerfristig zum Erfolg führen. Bei Fortführung des Rauchens muss mit einer sehr raschen Rezidiventwicklung gerechnet werden, sodass eine Entfernung der homogenen Leukoplakie nicht zum Erfolg führt.
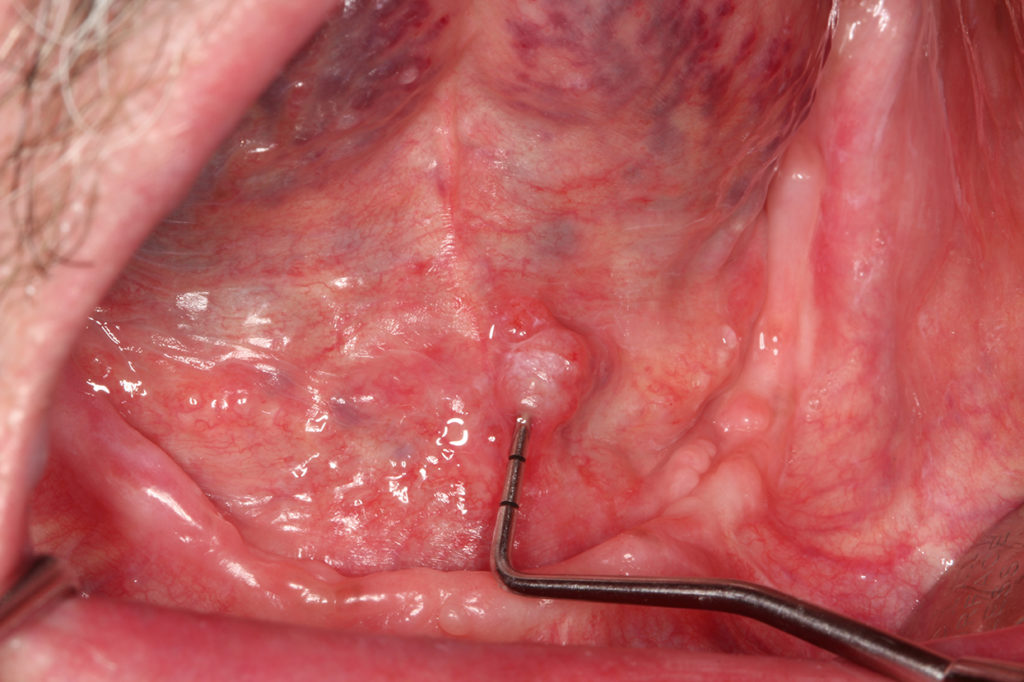
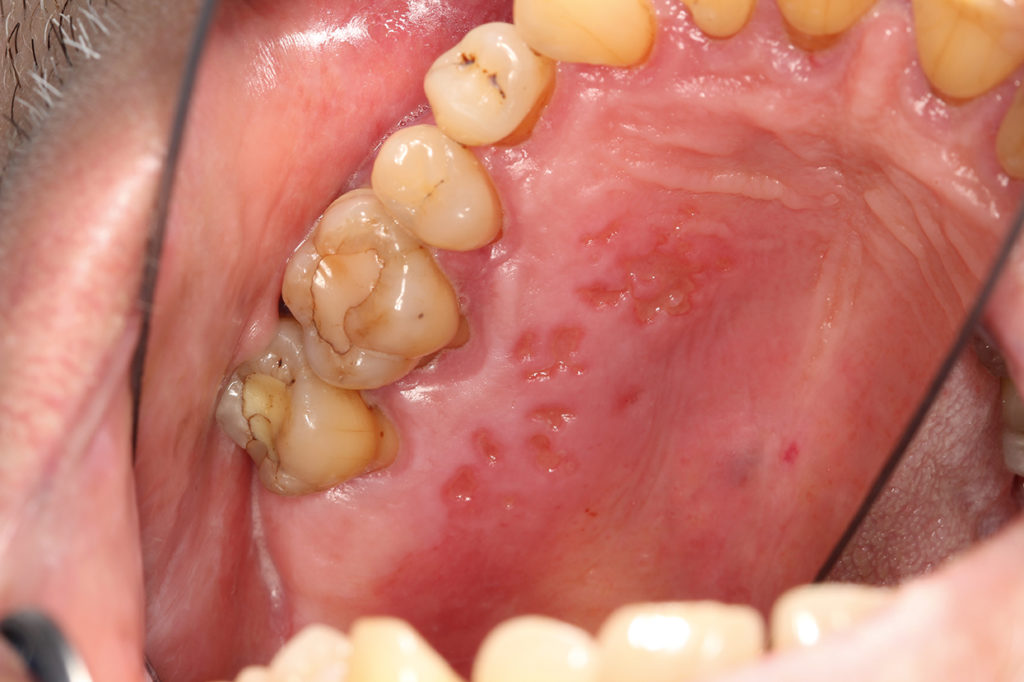
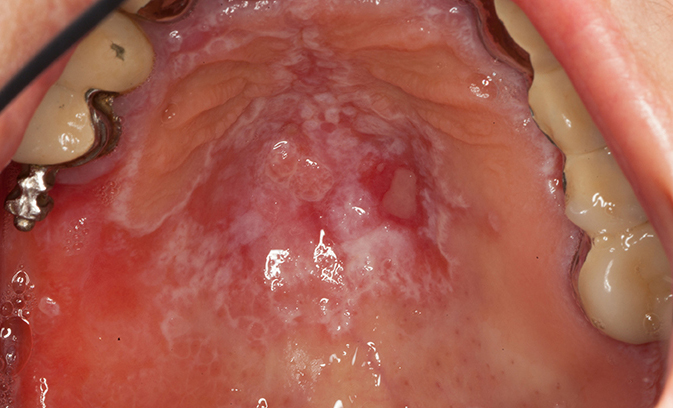
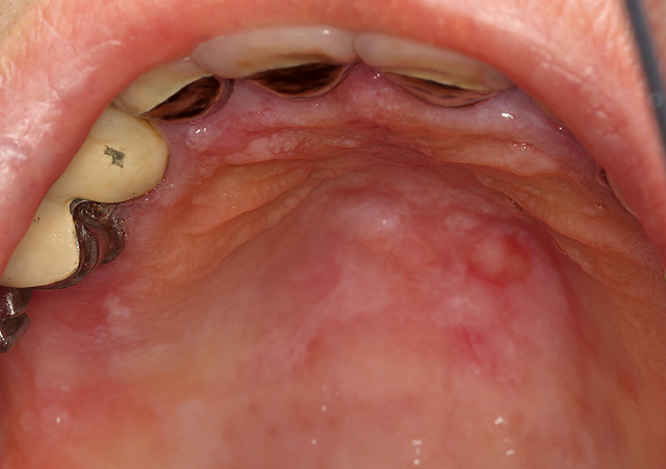
Eine Sonderform der Leukoplakie stellt die proliferative verruköse Leukoplakie (PVL) dar (Abb. 3). Diese tritt gehäuft bei Frauen älter als 60 Jahre ohne Risikofaktoren wie Tabak- oder Alkoholabusus auf. Ein schnelles Wachstum, rasche Rezidive, Dysplasien sowie ein multilokuläres Auftreten [6] kennzeichnen die PVL. Die Sicherung der Diagnose erfolgt durch eine Probenentnahme [7] zusammen mit den klinischen Charakteristika. Histologisch entwickelt sich die PVL zunächst aus planen Hyperkeratosen hin zu verrukösen Hyperplasien, die letztendlich zu einer Transformation hin zum verrukösen Karzinom oder Plattenepithelkarzinom führen können [8]. Die Behandlung erfolgt mittels Exzision und/oder Laserexzision [5] in engmaschigem Recall (alle 8 Wochen), da speziell bei der PVL ein sehr hohes Rezidiv- [4] und Transformationsrisiko [9] besteht. Bei allen Formen der Leukoplakie können Fotodokumentationen mithilfe von Linealen oder PA-Sonden hilfreich sein, um ein Größenwachstum oder eine Veränderung der Oberflächenstruktur leichter feststellen zu können.
Candidosen
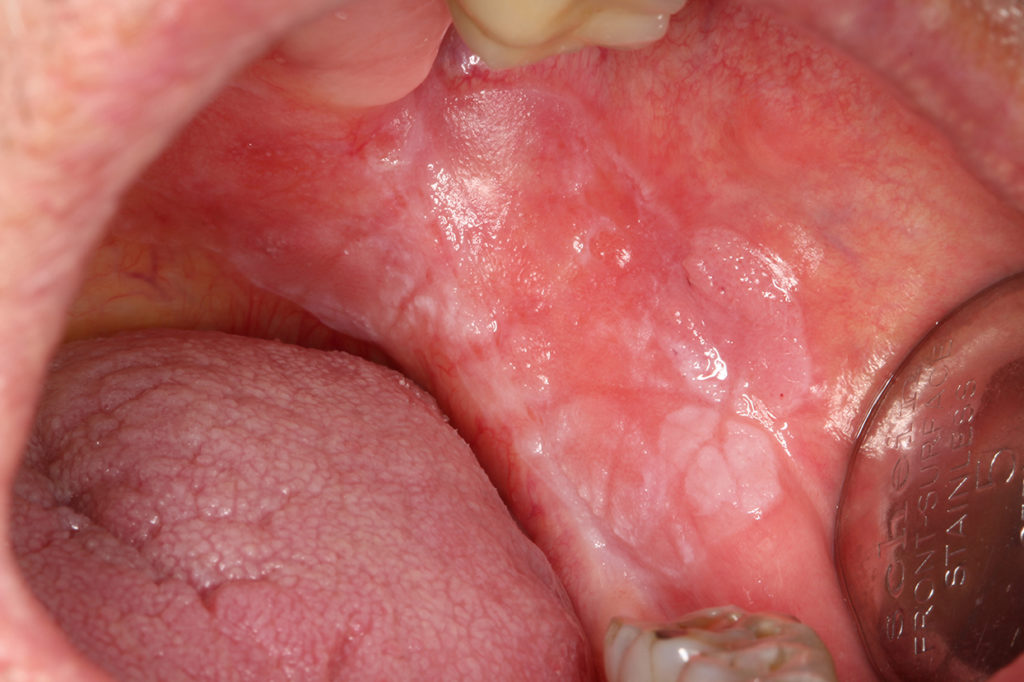
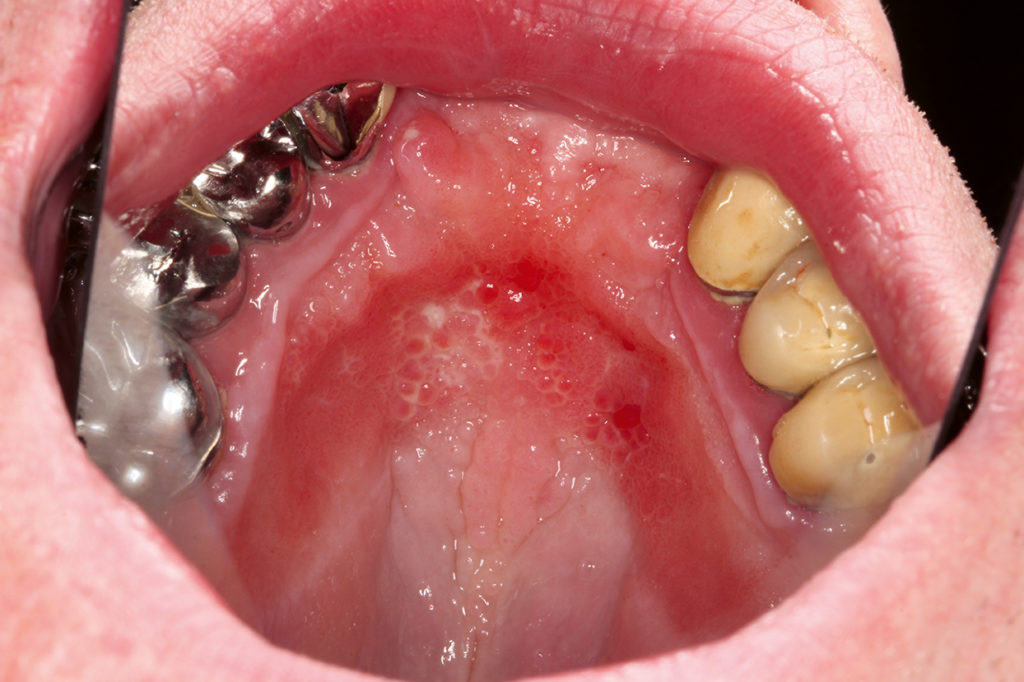
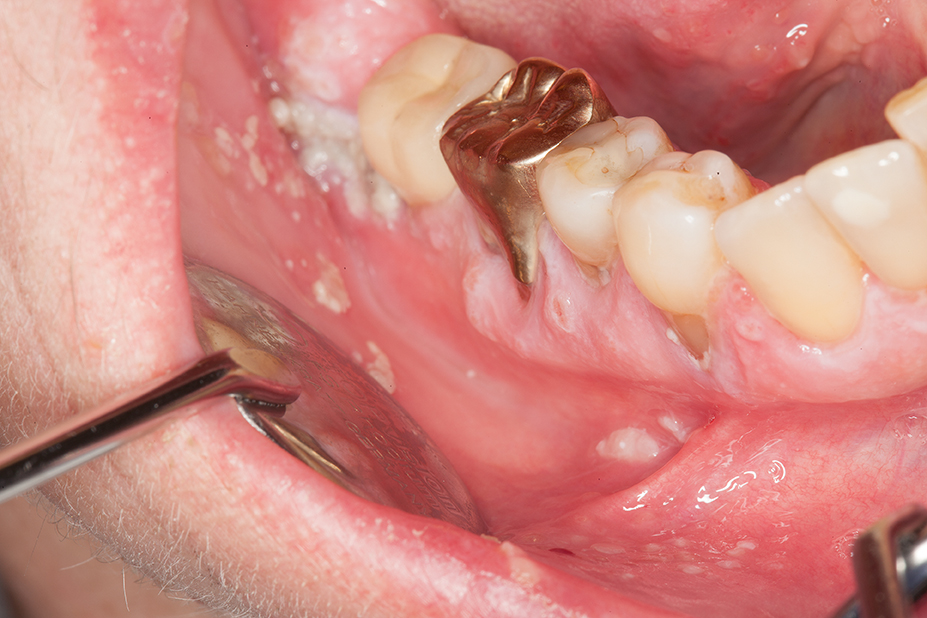
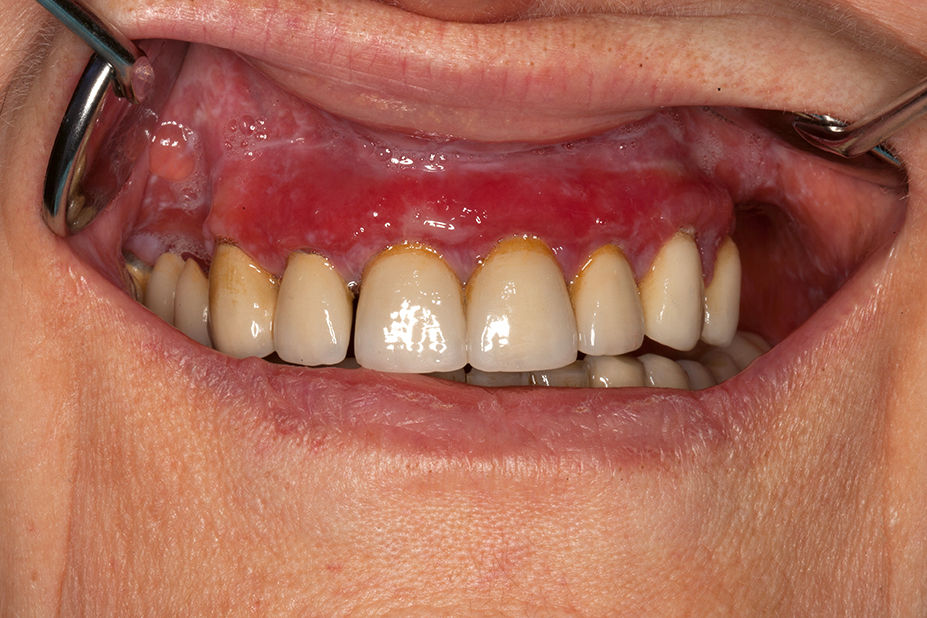
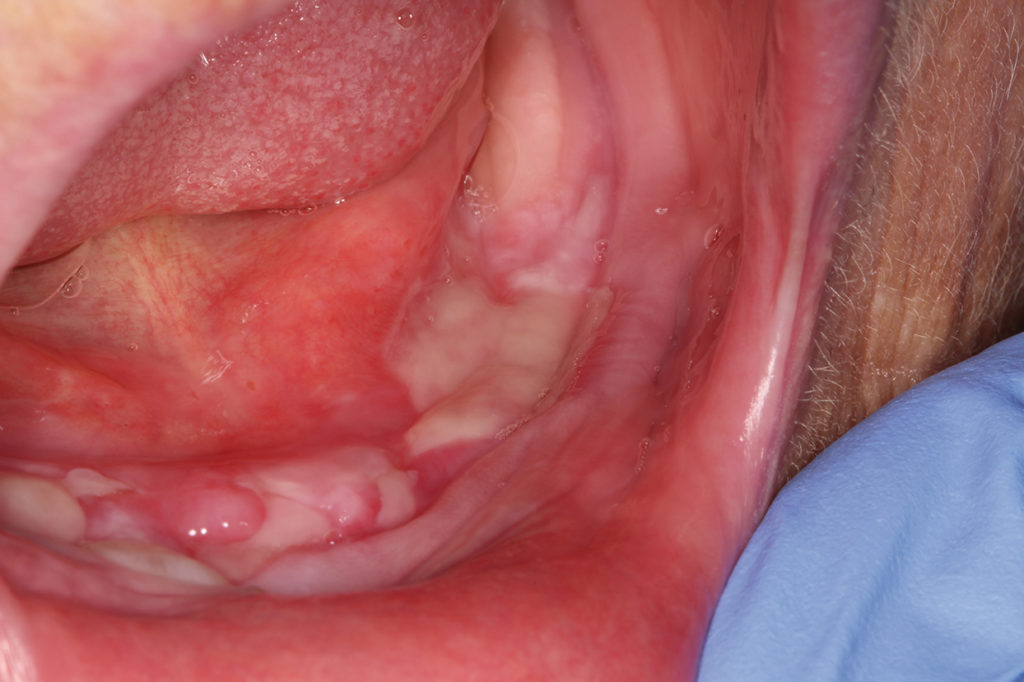
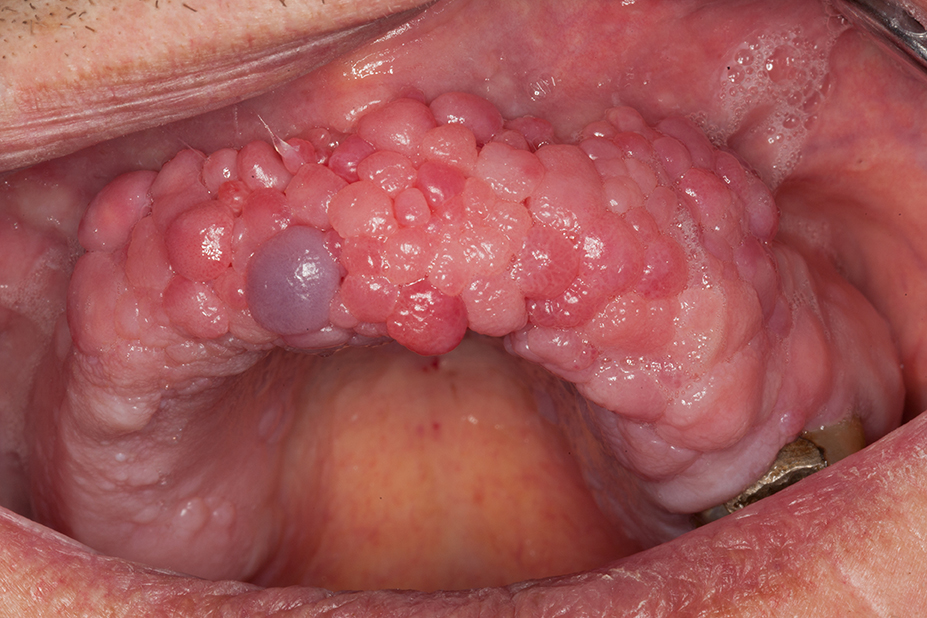
Gerade bei Senioren tritt eine orale Candidiasis häufiger als bei jungen Patienten auf. Gründe für die opportunistische Infektion sind eine reduzierte Immunabwehr, herausnehmbarer Zahnersatz, der manchmal nur unzureichend gepflegt wird, nachts nicht herausgenommen wird oder erneuerungsbedürftig ist [10], Tabakabusus, die Anwendung cortisonhaltiger Asthmasprays und/oder eine Hyposalivation, die entweder altersbedingt oder durch die Einnahme gewisser Medikamente ausgelöst und/oder unterstützt wird. Die Candidiasis tritt am häufigsten als erythematöse Candidiasis im Bereich des Gaumens auf. Chronische Formen können insbesondere am Gaumen mit papillären Hyperplasien vergesellschaftet sein [10] (Abb. 4). Etwas seltener tritt die pseudomembranöse Candidiasis auf, welche durch abwischbare Beläge, die nach der Entfernung punktuelle Blutungen der Mundschleimhaut hervorrufen, gekennzeichnet ist. Teilweise kann eine Cheilitis angularis mit diesen Formen vergesellschaftet sein, die dann ebenfalls mitbehandelt werden muss. Neben einer isolierten Candidainfektion kann die Candidiasis auch als Superinfektion während einer Bestrahlung im Kopf-Hals-Bereich, beim erosiven/ulcerativen oralen Lichen planus oder bei Aphthen auftreten [11]. Alle Formen der Candidiasis können zudem auch gemischt auftreten und die Diagnostik erschweren [12]. Bei der Behandlung der Cheilitis angularis sollte bei Prothesenträgern an die Wiederherstellung der vertikalen Dimension gedacht werden. Eine ausführliche Anamnese kann bei der Ursachenforschung hilfreich sein und dadurch auch die Behandlung beschleunigen. Mögliche Auslöser wie die Anwendung eines cortisonhaltigen Asthmasprays, Hyposalivation auslösende Medikamente oder mangelhaft gepflegter Zahnersatz müssen gemeinsam mit dem Patienten eruiert werden. Der Patient muss über eine sorgfältige Mund- und/oder Prothesenhygiene aufgeklärt werden. Herausnehmbarer Zahnersatz sollte möglichst im Labor gereinigt werden oder ggf. neu angefertigt werden, falls keine Reinigung mehr möglich ist. Falls keine Alternative zum cortisonhaltigen Asthmaspray möglich ist, sollte nach der Anwendung des Sprays mit warmem Wasser gegurgelt werden und der Mund gründlich ausgespült werden. Ein mikrobiologischer Abstrich kann bei der Diagnosestellung hilfreich sein, um die Candidaspezies genauer zu bestimmen und einzugrenzen. Am häufigsten tritt eine Infektion mit Candida albicans auf. Zusätzlich zu den oben erwähnten unterstützenden Therapiemaßnahmen sollte auch eine medikamentöse Therapie eingeleitet werden. Diese kann beim bezahnten Patienten mit Amphomoronal Lutschtabletten 4 x täglich oder bei unbezahnten/teilbezahnten Prothesenträgern (Abb. 5 und 6) mittels Amphomoronal Mundspülung 2 x täglich erfolgen. Alternativ kann 2 x täglich nach Reinigung der Prothese Nystaderm Mundgel auf die Prothesenbasis aufgetragen und diese dann als Medikamententräger eingesetzt werden. Auch im Falle einer Cheilitis angularis kann Nystaderm Mundgel 2 x täglich aufgetragen werden. Die Therapie sollte über einen Zeitraum von drei Wochen erfolgen, um ein vollständiges Abklingen der Candidiasis zu ermöglichen. Papilläre Hyperplasien müssen nach erfolgter medikamentöser Behandlung chirurgisch abgetragen werden. Eine Kontrolle nach Therapie und deren Erfolg sollte bei allen Candidosen stattfinden, um mögliche Differenzialdiagnosen rechtzeitig erkennen zu können bzw. auszuschließen.
Herpes Zoster Infektion
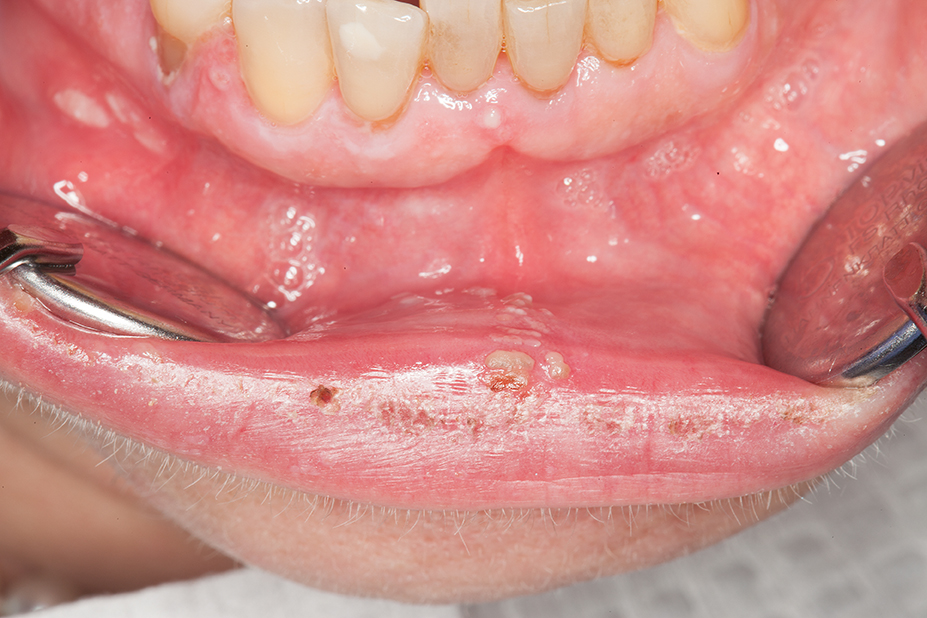
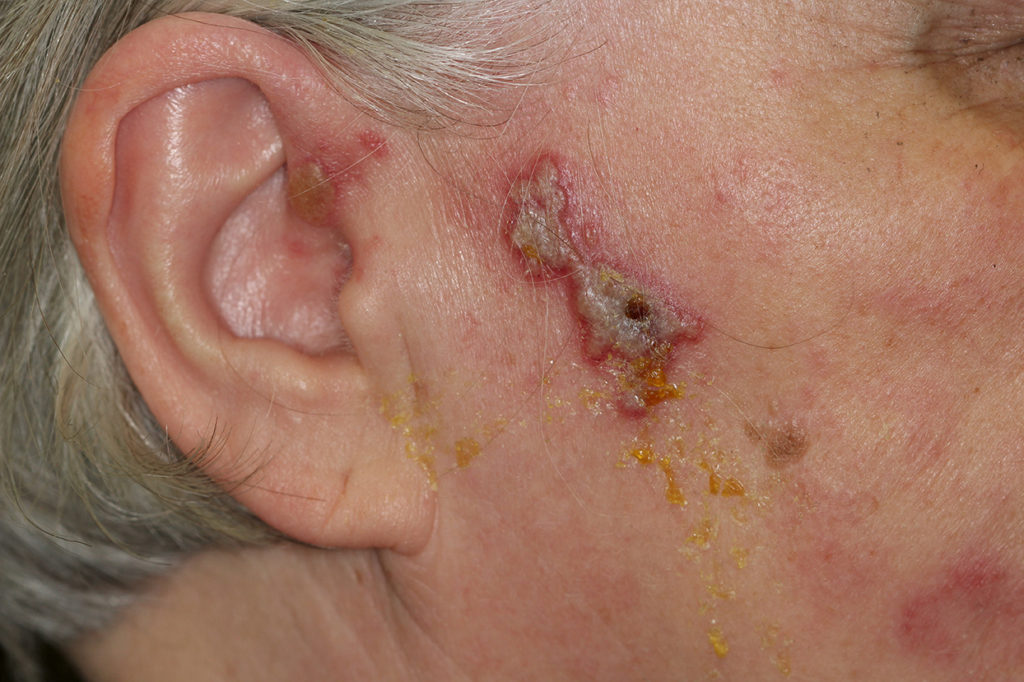
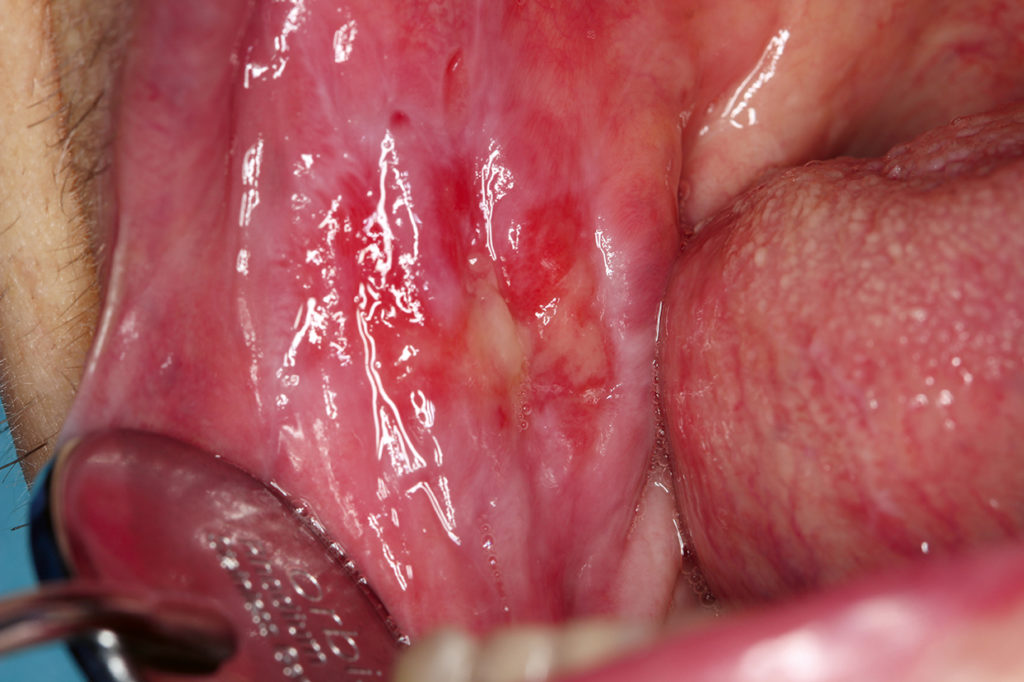
Die Herpes Zoster Infektion ist ein durch das Varizella-Zoster Virus (VZV) hervorgerufenes Rezidiv der Windpocken. Nach erfolgter Primärinfektion mit VZV (meist im Kindesalter) verbleiben die Viren in den Ganglien und können bei reduzierter Immunabwehr, ausgelöst durch Stress, immunsuppressive Therapien, fortgeschrittenes Lebensalter (Prävalenz ab 85 Jahren bei 50 % [13]), Malignombildung oder eine HIV-Infektion reaktiviert werden. Innerhalb kurzer Zeit können erste, schmerzhafte Erosionen im Bereich der Mundschleimhaut auftreten [14]. Begleitend können Fieber und ein reduzierter Allgemeinzustand auftreten, gerade bei Patienten mit Begleiterkrankungen. Charakteristisch für eine Herpes Zoster – Infektion sind die nicht gesichtshälftenüberschreitenden intraoralen Erosionen (Abb. 7 bis 9) oder Bläschen im Gesichtsbereich (an der Unterlippe können, bedingt durch die ineinandergreifende Innervation des Nervus labialis, Gesichtshälftenüberschreitungen stattfinden (Abb. 10)).
Möglichst innerhalb der ersten 72 Stunden [15] sollte eine Therapieeinleitung erfolgen. Diese kann zunächst durch den Hauszahnarzt mittels Aciclovir 800 mg 5 x täglich über sieben Tage eingeleitet werden, eine Vorstellung beim Dermatologen/Internisten/Hausarzt muss jedoch unmittelbar erfolgen. Bei extraoraler Manifestation und Mitbeteiligung des Auges und/oder des Ohrs (Herpes Zoster opthalmicus/oticus) (Abb. 11) ist häufig eine stationäre Aufnahme der Patienten unumgänglich. Zwingend notwendig ist dann neben der antiviralen Therapie auch eine ausreichende analgetische Therapie (beides intravenös), um einer postherpetischen Neuralgie vorzubeugen und diese möglichst zu vermeiden. Mittlerweile ist eine Impfung gegen das Herpes Zoster Virus möglich, welche von der STIKO für alle Menschen ab 60 Jahren bzw. immunsupprimierten Patienten ab 50 Jahren empfohlen wird. Da postherpetische Neuralgien bei bis zu 20 % aller Patienten auftreten können [16] und die Impfung das Risiko für diese sowie das Rezidivrisiko deutlich senken soll [17], ist sie gerade im fortgeschrittenen Alter anzuraten, worüber auch Hauszahnärzte aufklären können.
Oraler Lichen planus (OLP)
Der OLP ist eine autoimmune, T-Zell-vermittelte entzündliche Erkrankung [18], wobei die genaue Ätiologie bisher unbekannt ist. Er manifestiert sich bei Patienten im mittleren Lebensalter mit einer Prävalenz von 0,1 – 4 % je nach Literaturangabe [19]. Frauen sind häufiger betroffen [20]. Co-Faktoren für den OLP können Stress, Viruserkrankungen (Hepatitis C, Herpes simplex Virus und weitere), sowie die Einnahme von Medikamenten wie ACE-Hemmer oder Betablocker sein. Bei Senioren tritt häufiger die schmerzhafte und therapeutisch anspruchsvolle Variante, der erosive/ulcerative OLP (Abb. 12) auf. Der erosive/ulcerative OLP ist häufig vergesellschaftet mit einer candidaassoziierten Superinfektion, die es ebenfalls therapeutisch zu behandeln gilt, um eine zeitweilige Abheilung zu erreichen (Abb. 13 und 14). Häufige Lokalisationen sind das Planum buccale, die Gingiva und die Zunge. Selten ist der harte Gaumen betroffen (Abb. 15 und 16). Das geschulte Auge kann den typisch retikulären Lichen häufig anhand der Wickhamschen Striae im Planum buccale erkennen. Eine sichere Diagnose kann jedoch nur histopathologisch durch eine Probenentnahme erfolgen. Eine Kontrolle auf atypische Zellen bei bereits bekannter Diagnose kann mittels Bürstenzytologie erfolgen [21]. Erkennt der Pathologe atypische Zellen, muss eine Probenentnahme und eine histopathologische Untersuchung erfolgen. Bei der Therapie des OLP handelt es sich nur um eine symptomatische Therapie; kausale Therapien stehen nicht zur Verfügung. Neben den oben genannten Co-Faktoren können auch saure und scharfe Lebensmittel (Kiwis, Tomaten (Cave: Schale), Weißwein und Fruchtsäfte etc.) Auslöser sein. Scharfe Zahnkanten ebenso wie Prothesenkanten können reizend wirken und das Aufflammen einer OLP-assoziierten Effloreszenz begünstigen. Aufgrund dessen ist ein umfangreiches Aufklärungsgespräch notwendig: Neben der Vermeidung oben genannter Lebensmittel und der Beseitigung möglicher Reize sollte eine regelmäßige PZR sowie eine sorgfältige häusliche Mundhygiene betrieben werden. Weiterhin sollten die Patienten über das Transformationsrisiko zum Plattenepithelkarzinom (erstmals 1910 von Dr. Francois Henri Hallopeau beschrieben) – gerade beim erosivem/ulcerativem OLP – aufgeklärt und in diesem Zusammenhang auf regelmäßige Kontrollen beim Hauszahnarzt, Spezialisten oder innerhalb spezieller
Sprechstunden in Universitätskliniken hingewiesen werden. Ausgeprägte Varianten des OLP wie die erosiv/ulcerative Form sollten alle 3 Monate, der asymptomatische, retikuläre OLP alle 6 – 12 Monate kontrolliert werden. Kleinere schmerzhafte Erosionen oder Ulcera können mittels Volon A Haftsalbe (Triamcinolon) an maximal 10–14 darauffolgenden Tagen 3 x täglich behandelt werden. Ausgeprägtere oder therapierefraktäre Befunde können mittels höherpotenter cortisonhaltiger Gele oder Spüllösungen behandelt werden, z. B. mit Clobetasol (Cave: Off-Label-Use!). Diese sollten prophylaktisch ein Antimykotikum enthalten, u. U. können Oberflächenanästhetika beigemischt werden. Bei einer manifesten Superinfektion muss eine zusätzliche, ausreichend lange Behandlung mit einem Antimykotikum erfolgen (siehe Abschnitt „Candidosen“). Die Behandlung mit cortisonhaltigen Medikamenten sollte immer wieder durch Pausen unterbrochen werden, um
möglichst lange neu aufflammende Effloreszenzen behandeln zu können.
Blasenbildende Erkrankungen
Blasenbildende Erkrankungen gehören wie der OLP zu den Autoimmundermatosen. Zu den blasenbildenden Erkrankungen, welche die Mundschleimhaut betreffen können, gehören in absteigender Häufigkeit das bullöse Pemphigoid (BP), das vernarbende Schleimhautpemphigoid (VSP) und der sehr selten auftretende Pemphigus vulgaris (PV). Sowohl das BP als auch das VSP treten meist im fortgeschrittenen Alter (älter als 60–70 Jahre) auf und sind klinisch durch schmerzhafte Erosionen gekennzeichnet, da die sich ausbildenden subepithelialen Blasen rasch platzen und kaum oder nur äußerst selten im Untersuchungsmoment zu sehen sind. Gerade das BP kann mit anderen autoimmunen Erkrankungen wie der Colitis ulcerosa und der rheumatoiden Arthritis vergesellschaftet sein [22]. Medikamente wie Penicillin, Diazepam oder Furosemid können ebenfalls Auslöser für ein BP sein [23], eine ausführliche Medikamentenanamnese kann daher auch hier sinnvoll und hilfreich sein. Ursächlich für die Ausbildung der subepithelialen Blasen sind körpereigene Antikörper, die die Zell-Zell-Verbindungen der Mukosa beschädigen [24]. Die sogenannten Nikolski-Phänomene, welche bei der Diagnostik der blasenbildenden Erkrankungen im Bereich der Haut helfen können, sind innerhalb der Mundschleimhaut nicht ausreichend aussagekräftig. Das Nikolski-Phänomen II, welches das mögliche Verschieben einer Blase im Bereich der Haut beschreibt und das Vorliegen eines bullösen Pemphigoides kennzeichnen könnte, ist im Bereich der oralen Mukosa wenig aussagekräftig, da hier ein rasches Platzen der Blasen grundsätzlich möglich ist. Lediglich das Ausbleiben des Nikolski-Phänomens I (Provokation einer Blase durch mechanische Irritation mittels Luftbläser) kann beim Ausschluss des PV helfen. Die Diagnostik der Pemphigoide im oralen Bereich kann nur mittels einer Probenentnahme erfolgen, welche aufgrund der leichten Epithelablösung häufig anspruchsvoll ist. Eine Biopsie sollte im Randbereich einer Bulla entommen werden. Histopathologisch zeigen sich neben der Epithelablösung in der Immunfluoreszenz Autoantikörper gegen die körpereigene Basallamina (hauptsächlich IgA und IgG [25]). Klinisch kann zwischen dem BP und VSP im Verlauf unterschieden werden, da es beim VSP zu einer Narbenbildung im Heilungsverlauf kommt, nicht jedoch beim BP. Patienten, die potenziell an einem Pemphigoid erkrankt sein könnten, sollten unbedingt von einem Ophthalmologen untersucht werden, um – wie beim VSP häufig – eine Mitbeteiligung der Augen auszuschließen oder ggf. rechtzeitig behandeln zu können. Differenzialdiagnostisch kann auch ein bullöser OLP in Betracht gezogen werden, eine Differenzierung erfolgt durch eine histopathologische Untersuchung. Die Therapie der Pemphigoide im oralen Bereich kann bei kleinen Befunden (Abb. 17) zunächst mit der topischen Anwendung von Glukortikoiden wie Volon A Haftsalbe erfolgen. Ein höherpotenteres Glukokortikoid in Form von Gelen oder Lösungen wäre Clobetasol im Off-Label-Use. Vor dem Auftragen sollten die Läsionen mit einem Wattestäbchen mit CHX sanft gereinigt werden. Tritt nach mehreren Tagen der regelmäßigen Anwendung keine Besserung ein, sollte eine systemische Therapie mittels Cortisonpräparaten durch den Hausarzt oder Dermatologen erfolgen. Bei ausgeprägten Befunden (Abb. 18) und einem reduzierten Allgemeinzustand sollten Senioren gleich zu Haus- oder Fachärzten überwiesen werden, um Therapieverzögerung zu vermeiden.
Medikamentenassoziierte Veränderungen der Mundschleimhaut
im Zeitalter der Polypharmazie (Einnahme von fünf oder mehr Medikamenten gleichzeitig) treten Mundschleimhautveränderungen als Nebenwirkungen einer Medikation gehäuft auf. Eine der häufigsten Begleiterscheinung ist die Reaktion auf Calciumantagonisten (Wirkstoff: Nifedipin/Amlodipin). Diese bewirken, dass die Mundschleimhaut als Antwort auf einen entzündlichen Reiz Hyperplasien und Schwellungen ausbildet [26]. Dieser Zusammenhang kann nur nach einer ausführlichen Medikamentenanamnese hergestellt und diagnostiziert werden. In einem solchen Fall ist die Rücksprache mit dem behandelnden Allgemeinmediziner oder Kardiologen ratsam. Eventuell kann eine Umstellung des Präparates unterstützend bei der weiteren Behandlung wirken. Gleichzeitig muss die Ursache des entzündlichen Reizes (Entfernung der Plaque, Verbesserung der Mundhygiene und/oder Behandlung der Candidiasis sowie Reinigung des Zahnersatzes) erfolgen. Nur durch eine konservative Behandlung ist jedoch keine Restitutio ad integrum zu erwarten, d. h. eine schrittweise Exzision der Hyperplasien wird notwendig (Abb. 19).
Die Einnahme von MTX (Methotrexat) kann zu schmerzhaften Effloreszenzen der Mundschleimhaut führen. Auch hier kann ein Aussetzen der Medikation helfen und die Erosionen und Ulcerationen mittels CHX-Lösung und cortisonhaltiger topischer Präparate behandelt werden.
Auch das bei Multipler Sklerose eingesetzte Betaferon (aus der Gruppe der Interferone) kann zu ausgeprägten, äußerst schmerzhaften Ulcerationen führen. Die Behandlung kann hier ähnlich zur oben genannten Behandlung bei durch MTX ausgelösten Erosionen und Ulcerationen erfolgen (Abb. 20). In jedem Falle sollten Haus- oder Fachärzte hinzugezogen werden.
Zusammenfassend ist zu erwähnen, dass gerade Senioren in Anbetracht häufig auftretender Mundschleimhauterkrankungen zuverlässig in das zahnärztliche Gesundheitssystem integriert sein sollten. Frühe, zeitnahe Diagnostik sowie Therapieeinleitung können wesentlich zur Lebensqualität der Erkrankten beitragen, um weitreichendere gesundheitliche Folgen zu vermeiden und Lebensqualität zu erhalten.
Korrespondenzadresse:
Dr. Alice v. Laffert
Fachzahnärztin für Oralchirurgie
Abteilung für Parodontologie, Oralmedizin und Oralchirurgie
Direktor: Univ.-Prof. Dr. Henrik Dommisch
Leitung Oralchirurgie: Univ.-Prof. Dr. Andrea-Maria Schmidt-Westhausen
CharitéCentrum für Zahn-,
Mund- und Kieferheilkunde
Charité- Universitätsmedizin Berlin
Aßmannshauser Straße 4 –6
14197 Berlin
alicejmueller@icloud.com
Literatur beim Verfasser
Fachbericht
Alterszahnheilkunde
05.01.22
Die wichtigsten Mundschleimhauterkrankungen bei Senioren
Zuverlässige Integration in die zahnärztliche Therapie
Candidosen, Herpes Zoster, Leukoplakien, Oraler Lichen planus

Weitere Beiträge zum Thema