Fachbericht
Alterszahnheilkunde
05.01.22
Therapieoptionen für Hochbetagte
Bedeutung der Adaptationskapazität in der (abnehmbaren) Prothetik und Erfassung kognitiver Fähigkeiten mittels Uhr-Test
Adaptationskapazität, Altersprothetik, kognitive Fähigkeiten, Uhr-Test, vertikale Dimension
Infolge der demografischen Entwicklung ist man heute in der zahnärztlichen Praxis immer häufiger mit alten oder sehr alten Patienten konfrontiert. Die Abschätzung ihres Adaptationsvermögens, zum Beispiel mittels Uhr-Test, entscheidet, welcher therapeutische Weg eingeschlagen werden sollte: Neuanfertigung oder funktionelle Verbesserung des vorhandenen Zahnersatzes.
Fragen zum Patientenfall
Kann bei der Neuanfertigung von Prothesen die vertikale Dimension gegenüber der Ausgangssituation verändert werden?
Ob dies möglich ist oder nicht, hängt ganz wesentlich von der individuellen Adaptationskapazität des Patienten ab. Eine praktikable Möglichkeit, die kognitiven Fähigkeiten des älteren Menschen abzuschätzen, bietet der Uhr-Test, der in anderen medizinischen Fächern schon seit Langem eingesetzt wird.
Was soll man machen, wenn der Patient insuffiziente Prothesen hat, sehr alt ist und eine reduzierte Adaptationsfähigkeit aufweist?
Hier ist es viel erfolgversprechender, den vorhandenen Zahnersatz durch Unterfütterung und Remontage funktionell zu verbessern, als einen neuen Zahnersatz herzustellen, an den sich der Patient gar nicht gewöhnen kann.
Einleitung und Problemstellung
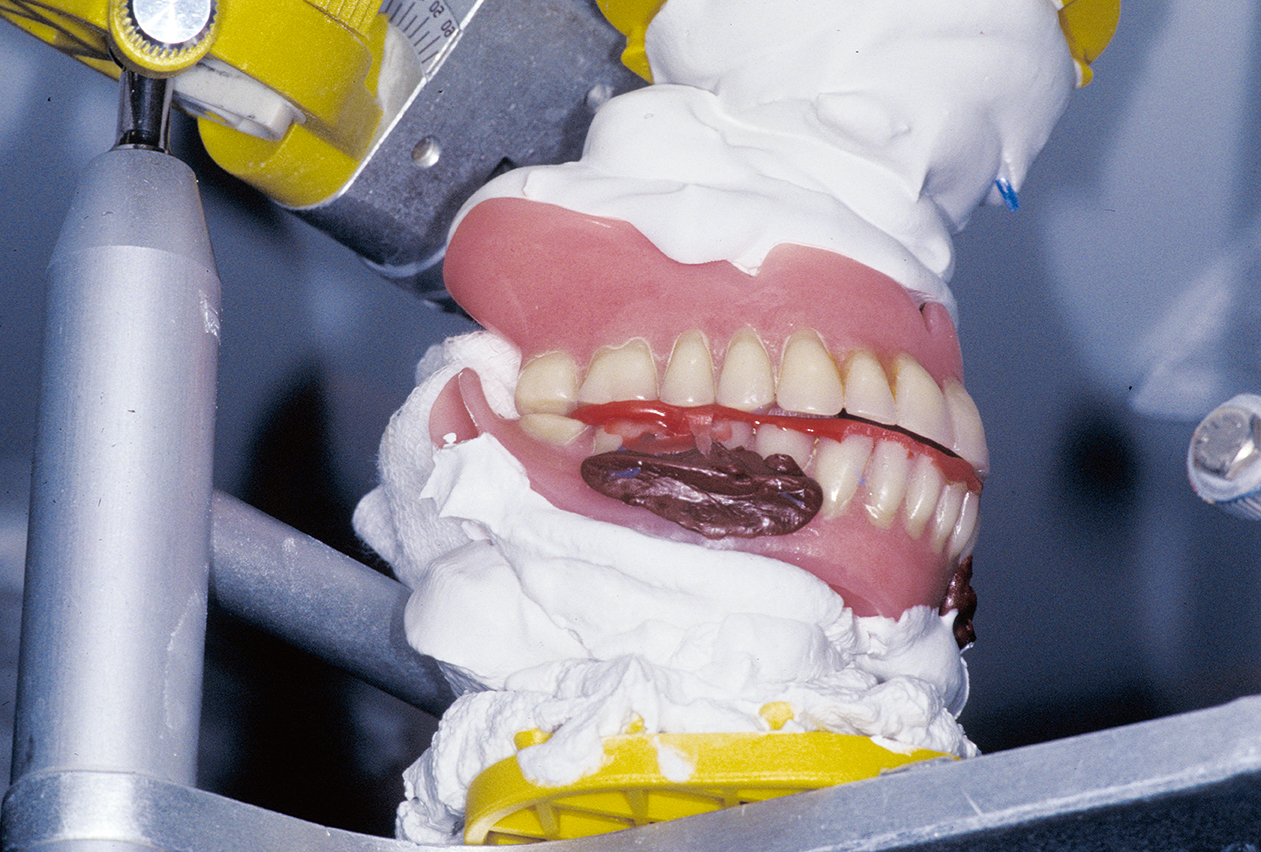
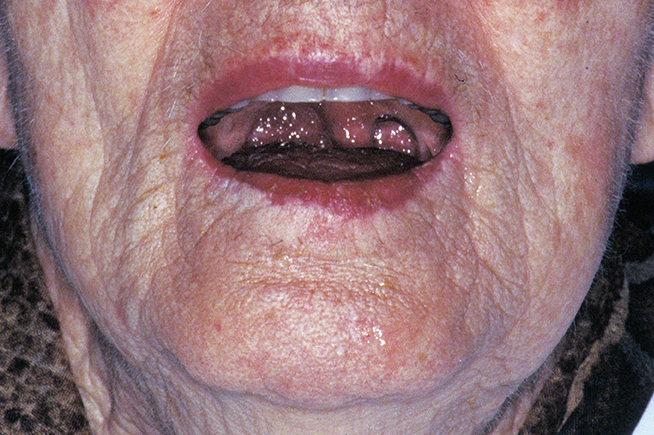
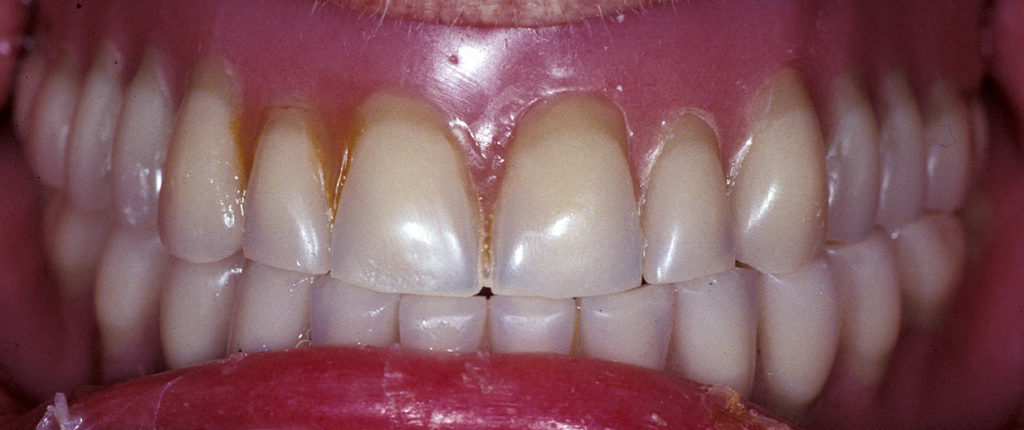
Nach Wikipedia bezeichnet die Adaption beziehungsweise Adaptation (von lateinisch adaptere „anpassen“) die Vorgänge der Anpassung. Die Anpassungsfähigkeit wird auch als Adaptationskapazität bezeichnet. Diese hängt von verschiedenen Faktoren, unter anderem, aber nicht nur, dem Alter ab. Wesentlichen Einfluss auf das Anpassungsvermögen eines Patienten haben auch psychiatrische und neurologische Erkrankungen. Gerade in der älteren Bevölkerungsgruppe besteht eine auffällige Häufung der Altersdepression. Dies sollte nicht übersehen werden, da die prothetische Versorgung während einer depressiven Phase Probleme mit der Adaptation des neuen Zahnersatzes mit sich bringen kann [2]. Neurologische Erkrankungen, zum Beispiel eine Parese des Nervus facialis nach einem Schlaganfall, können ebenso ein Adaptationsproblem bei der Neuanfertigung von Totalprothesen darstellen (Abb. 1).
Bei jeder Neueingliederung einer prothetischen Versorgung – egal ob festsitzend oder abnehmbar – ist die Anpassungsfähigkeit des Patienten neben einer korrekten zahnärztlichen und zahntechnischen Herstellung des Zahnersatzes entscheidend für eine erfolgreiche Inkorporation. Die gute Anpassungsfähigkeit des Patienten ist bei starken Änderungen gegenüber der Ausgangssituation, zum Beispiel bei Änderung der Vertikaldimension, zu beachten, insbesondere aber bei der Versorgung mit neuen Totalprothesen, um Misserfolge zu vermeiden.
Durch die Verminderung des Assoziationsvermögens und der Lernfähigkeit im höheren Lebensalter nimmt die Flexibilität des Menschen ab. Dies gilt für viele Bereiche des Lebens und ist als physiologischer Prozess anzusehen. Eine schwerfällige Anpassung an neue Situationen und Verhältnisse – so auch die Gewöhnung an Veränderungen im Bereich der Mundhöhle – darf laut Marxkors [6] nicht als „Adaptierunwilligkeit“ bezeichnet werden, sondern ist als „Adaptierunfähigkeit“ zu verstehen.
Slavicek prägte 1997 bei seinem Dialog [9] die Begriffe des „jungen Alten“ und des „alten Alten“. Die Unterscheidung ist klinisch wesentlich, da sie die individuelle Adaptationskapazität beinhaltet. Während die Ersteren um das 60. Lebensjahr, zwar meistens nicht mehr erwerbstätig, aber immer noch voll aktiv sind, hat der unaufhaltsame körperliche und geistige Involutionsprozess bei den „alten Alten“ bereits eingesetzt: Sie sind um das 90. Lebensjahr, ihr Sehvermögen und die manuelle Geschicklichkeit sind schon deutlich reduziert. Meistens besteht eine Multimorbidität mit zahlreicher Medikation, welche als Nebeneffekt auch zu einer reduzierten Speichelsekretion führen kann, mit möglichen negativen Auswirkungen auf das Prothesenlager sowie den Prothesenhalt. Die „alten Alten“ sind auch oft kaum mehr imstande, neue Reflexe soweit auszubilden, dass eine erfolgreiche Inkorporation des neuen Zahnersatzes stattfinden kann [2]. Dies muss bei nicht mehr funktionsfähigen Prothesen beachtet werden, wo Überlegungen zu einer eventuellen Neuversorgung bestehen.
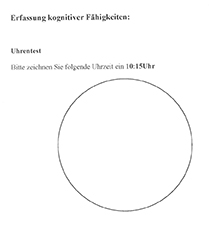
Eine praktikable Möglichkeit, die kognitiven Fähigkeiten des älteren Patienten rasch zu beurteilen, ermöglicht der Uhr-Test, auf den in diesem Beitrag noch näher eingegangen wird (siehe Abb. 22).
Zahnlosigkeit ist heute ein Problem des älteren Menschen
Die Fünfte Deutsche Mundgesundheitsstudie aus dem Jahr 2016 [4] zeigt, dass sich die Zahnlosigkeit zunehmend in den höheren Lebensabschnitt verschiebt, wo in der Altersgruppe der 75- bis 100-Jährigen über 32 % im Ober- und Unterkiefer zahnlos sind. Damit verschiebt sich die Zahnlosigkeit in einen Altersabschnitt, bei dem mit einer Abnahme der Adaptationsfähigkeit gerechnet werden muss. Somit wird die Totalprothetik für den Zahnarzt zunehmend schwieriger und anspruchsvoller. Erschwerend kommt hinzu, dass die anatomischen Gegebenheiten, insbesondere im Unterkiefer, durch starken Schwund der Alveolarkämme häufig extreme anatomische Voraussetzungen bieten. Eine Verankerung der Unterkieferprothese auf Implantaten wäre wünschenswert, ist aber vielfach nicht möglich.
Ein weiterer Punkt, der die Totalprothetik immer schwieriger werden lässt, ist die Reduktion der absoluten Zahl an notwendiger Versorgung mit Totalprothesen. Damit nimmt die Erfahrung der Zahnärzte bei der Rehabilitation zahnloser Patienten im Allgemeinen stark ab und das Misserfolgsrisiko zu. Neue Entwicklungen, wie die Herstellung von CAD/CAM-Totalprothesen, können diese Problematik nicht eliminieren, da die Erfahrung des Zahnarztes den entscheidenden Faktor für den Behandlungserfolg bei der Anfertigung von herausnehmbarem Zahnersatz darstellt.
Da Fehler bei der Bestimmung der vertikalen Dimension im klinischen Alltag häufig beobachtet werden, soll kurz auf die Bestimmung der Untergesichtshöhe eingegangen werden.
Die vertikale Dimension beim zahnlosen Patienten
Durch den Verlust der Zähne sind auch die markantesten Determinationspunkte für die Bestimmung der Vertikaldimension verloren gegangen. Erschwerend kommt hinzu, dass die Vertikale beim Zahnlosen keine unveränderliche Größe darstellt, sondern sich mit zunehmender Alveolarfortsatzresorption mitverändert.
Die kontinuierliche Veränderung von Okklusionshöhe, Ruhelage und Interokklusionsabstand sowie das Fehlen klar determinierter und klinisch zugänglicher Bezugspunkte nach dem Verlust der Zähne erschweren die Bestimmung der Vertikalen beim Zahnlosen [2].
Klinisch relevante Parameter, die bei der Bestimmung der Vertikaldimension hilfreich sein können [2]:
- Das Alter des Patienten und Adaptationsvermögen
Je älter der Patient und je geringer damit sein Adaptationsvermögen ist, umso schwieriger und langwieriger ist die Gewöhnung an eine neue Vertikaldimension und umso vorsichtiger sollte man gegenüber starken Änderungen der bestehenden Vertikalen sein. - Weichteile – Lippenprofil
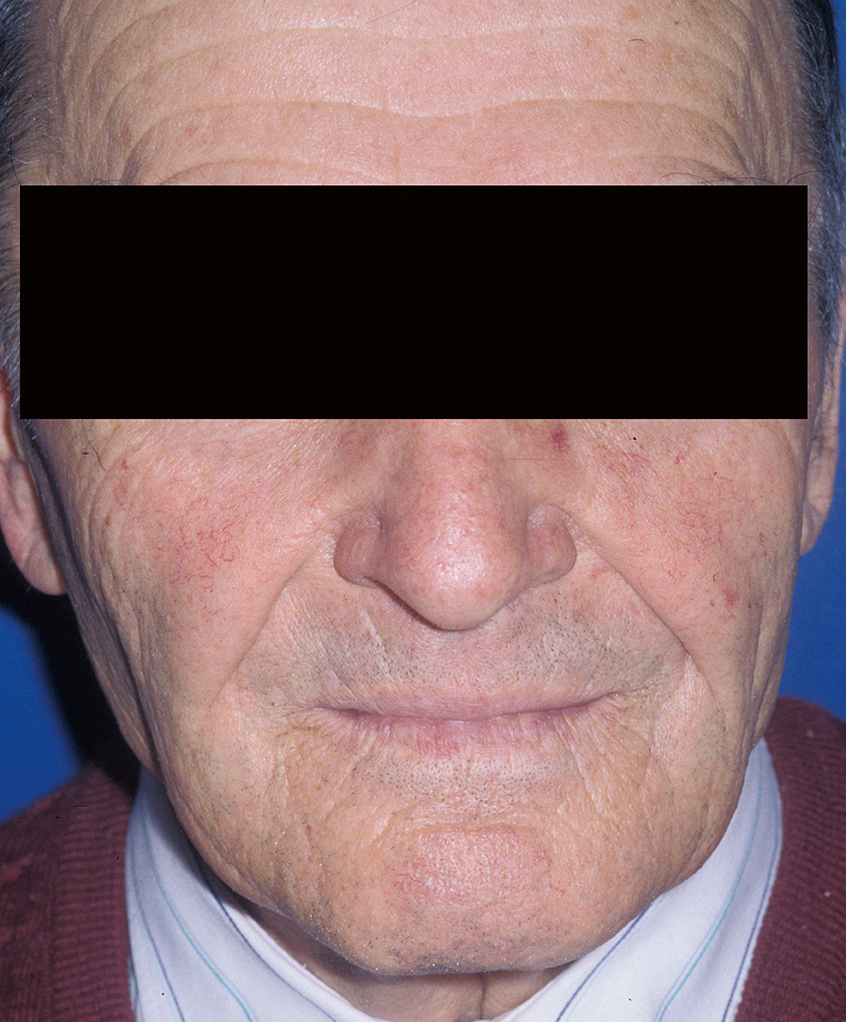
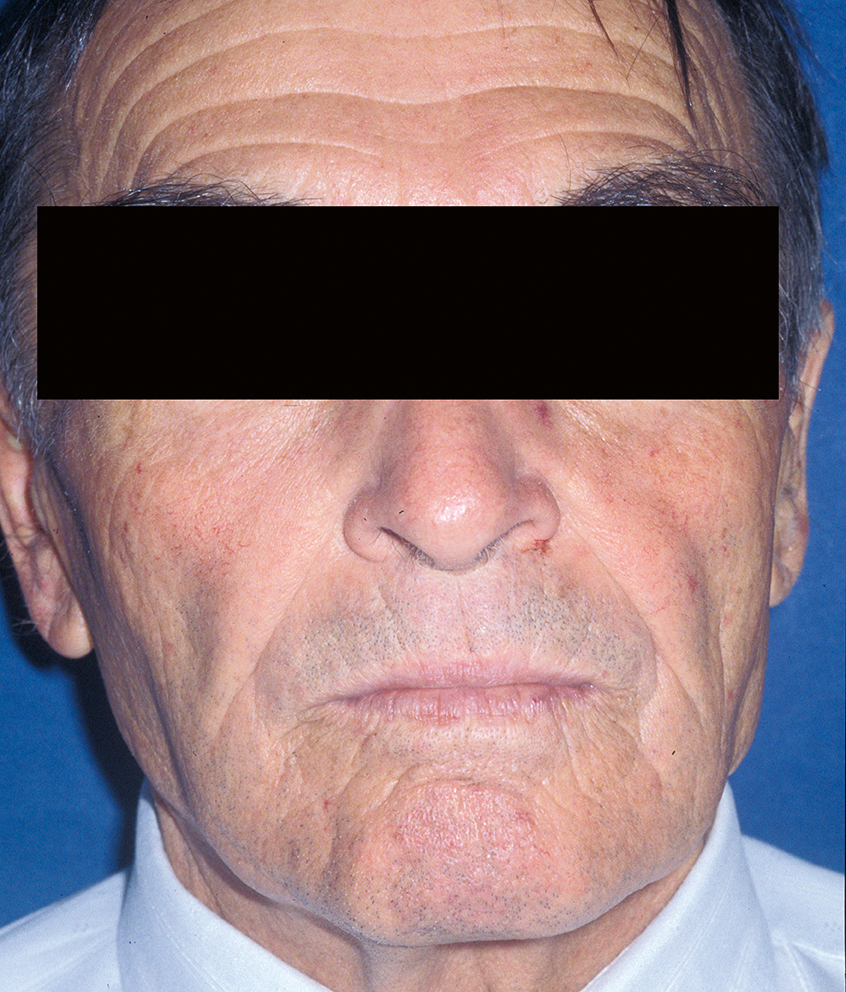
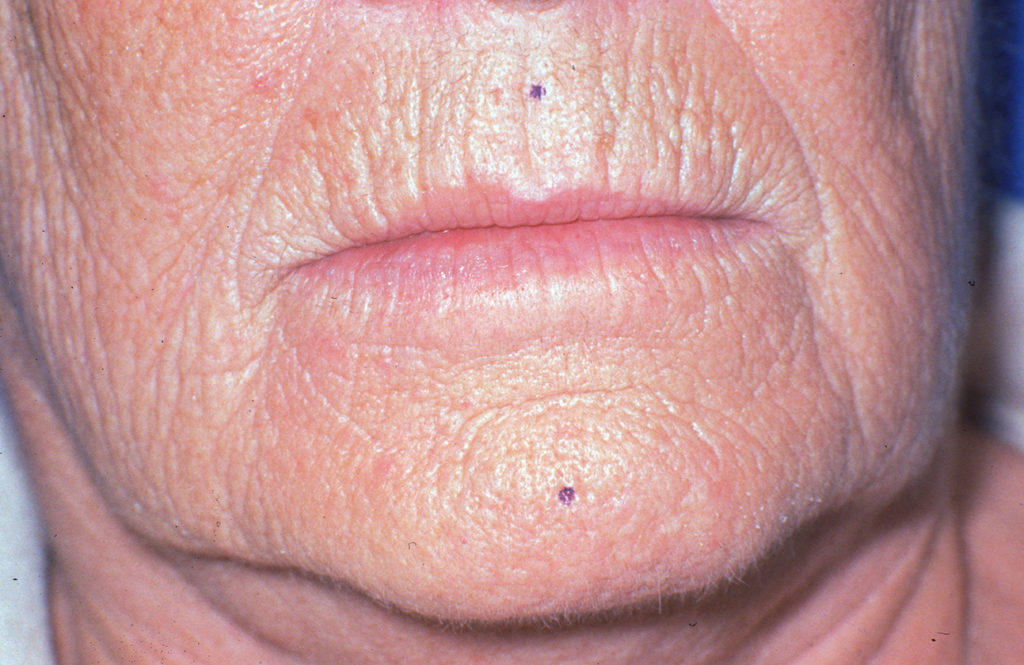
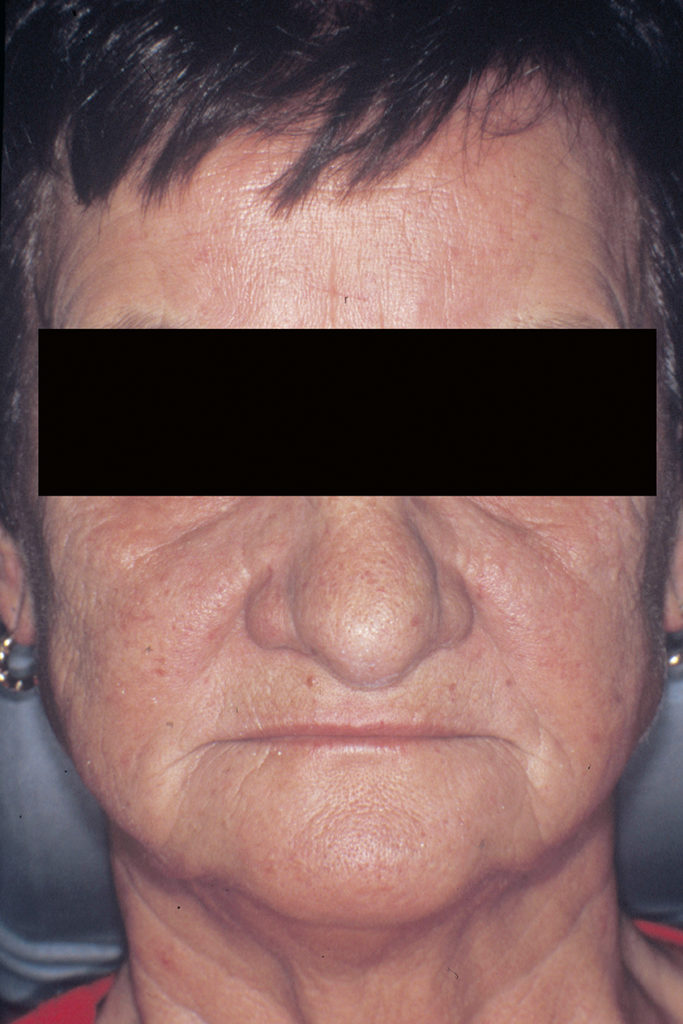
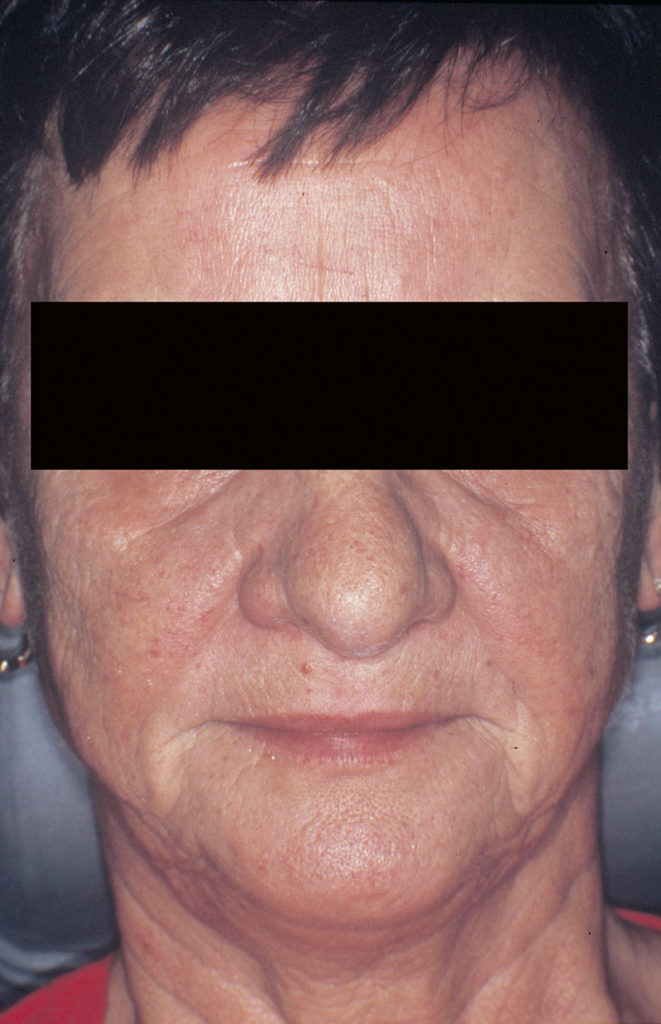
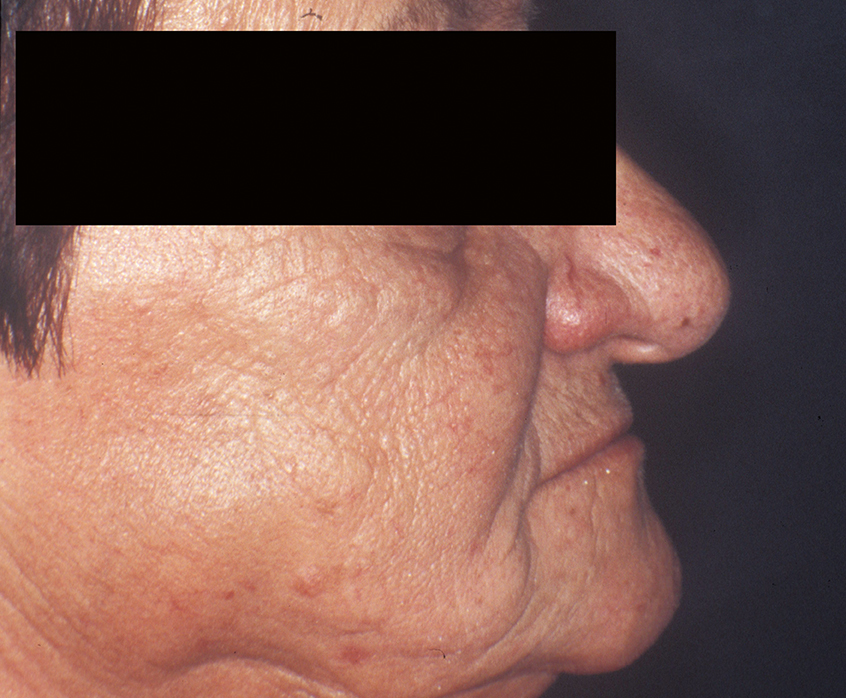
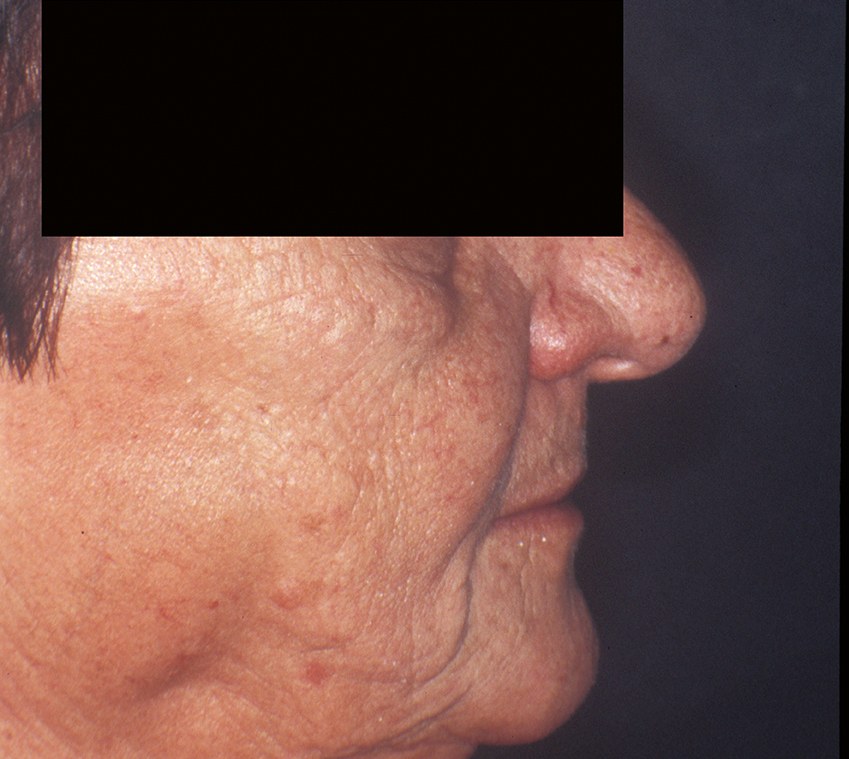
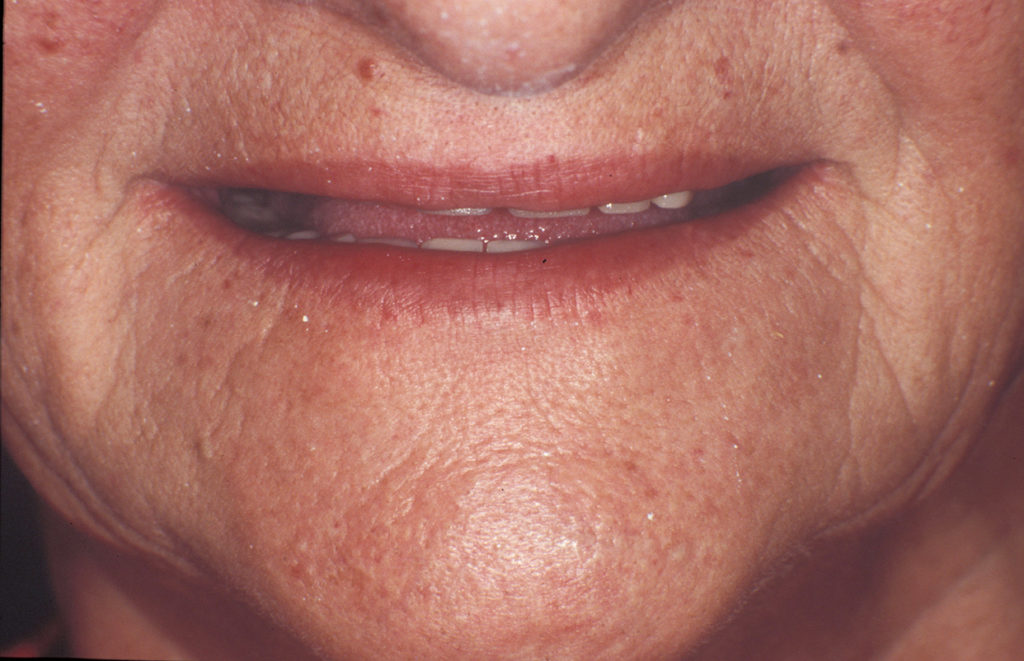
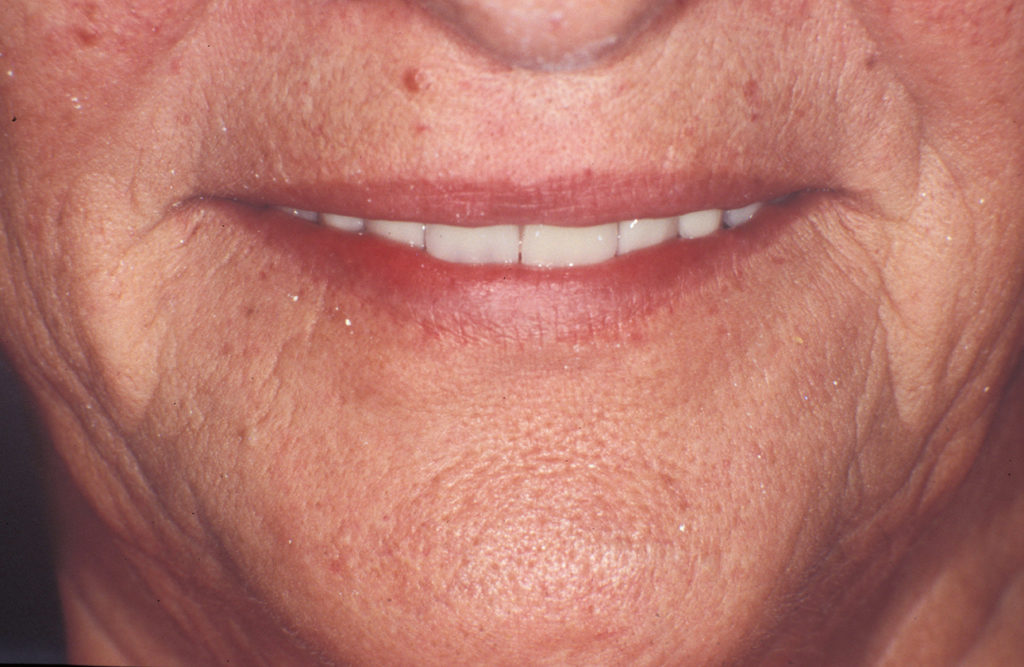
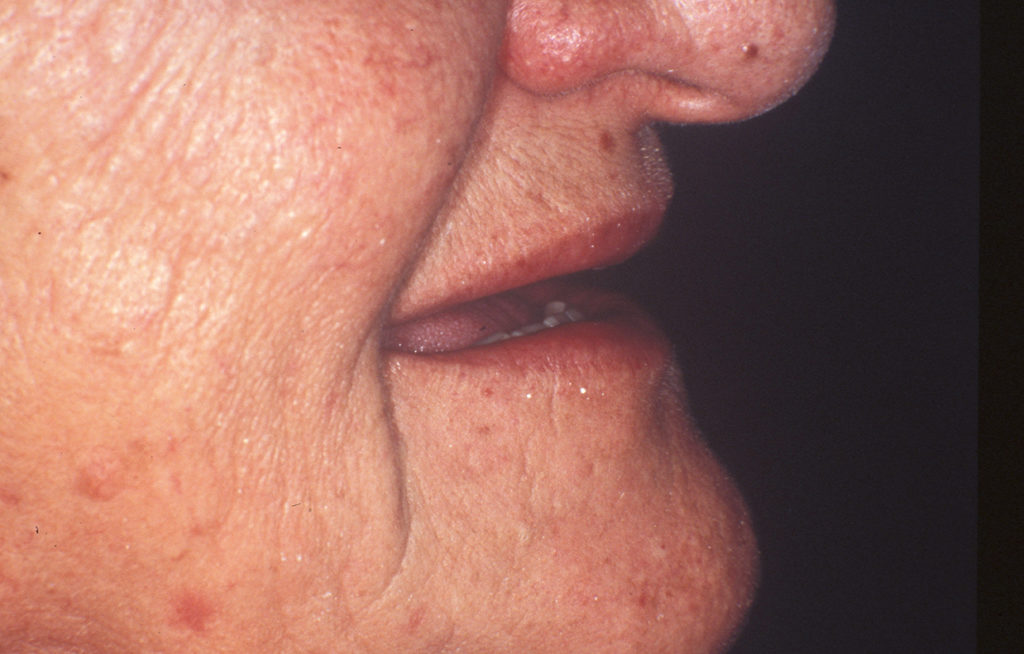
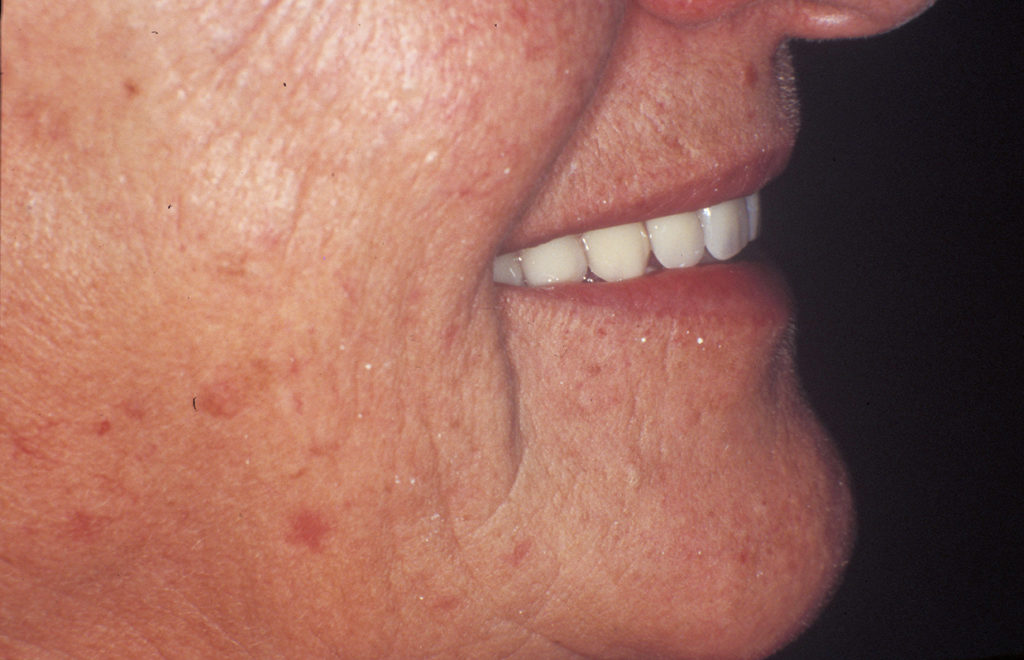
Die Lippen sollen ohne Anspannung der perioralen Muskulatur geschlossen werden können, wobei das Lippenprofil bei der Beurteilung von vorne, aber auch von der Seite, harmonisch aussehen muss. Die Abbildungen 2 und 3 zeigen einen Patienten mit unterschiedlich eingestellter Vertikaldimension. Während in Abbildung 2 die Weichteile harmonisch entspannt sind, sieht man in Abbildung 3 eine zu starke Erhöhung der Untergesichtshöhe. Der Lippenschluss ist nur mit großer Anspannung der perioralen Muskulatur möglich. - Ruhelage
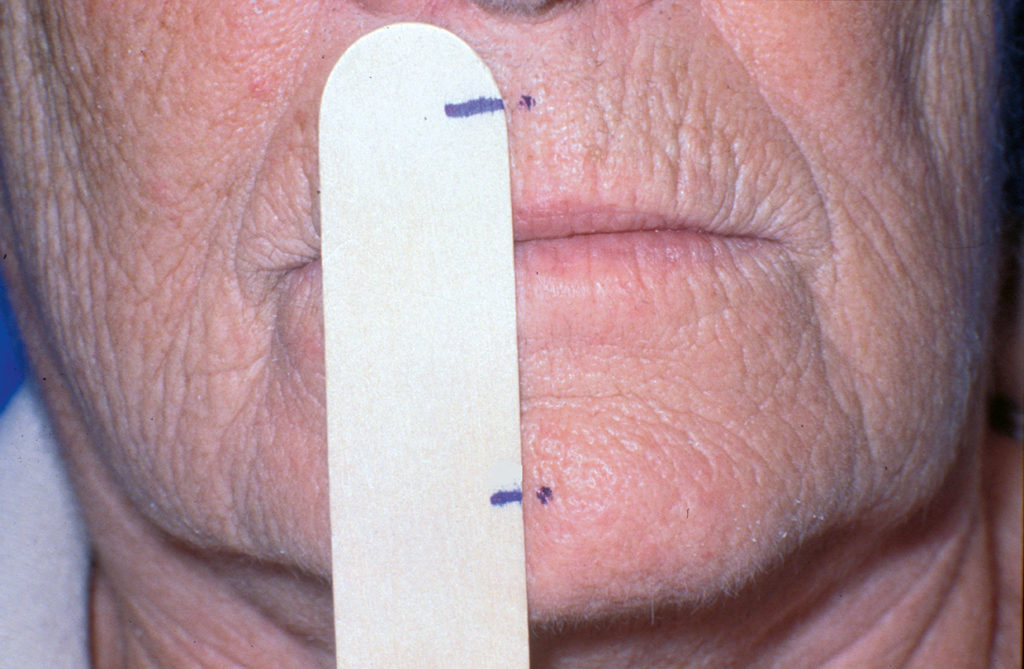
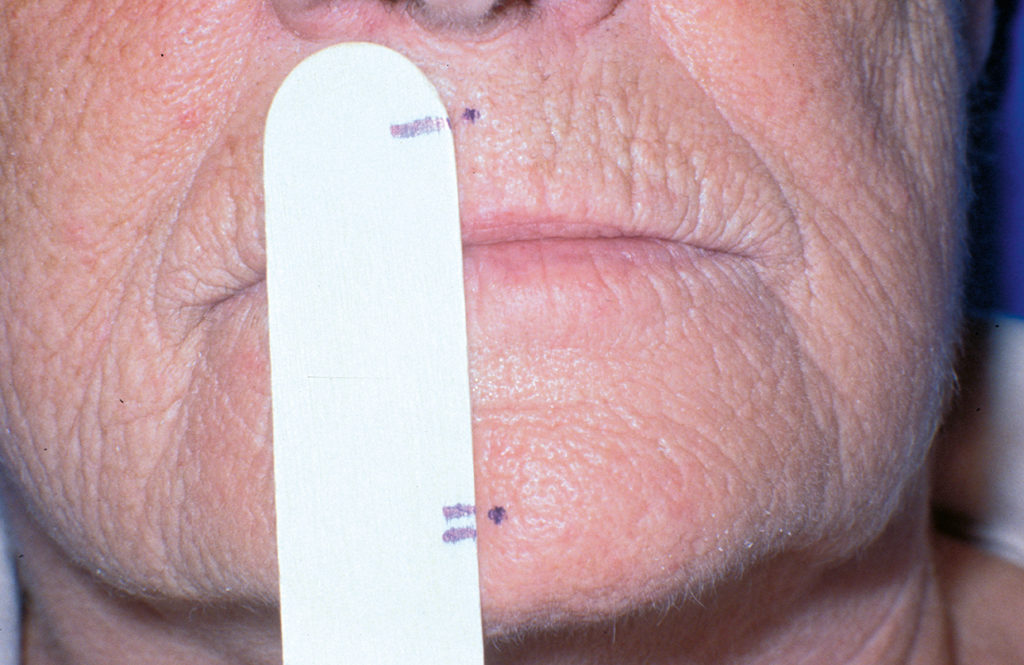
Für die Einstellung der Vertikaldimension geht man von der Ruhelage aus. Die Ruheschwebe wird dadurch erreicht, dass der Patient aufrecht sitzt oder steht, geradeaus blickt und aus einer Mundöffnung die Lippen leicht schließt und „m“ summen soll. Von dieser Position ausgehend wird die Vertikaldimension so eingestellt, dass sie um zirka 2 bis 5 mm niedriger ist und damit ein ausreichender Interokklusalabstand gewährleistet wird. Die Abbildungen 4 bis 6 zeigen, wie die vertikale Dimension klinisch bestimmt wird. Dazu wird die Distanz von zwei Markierungspunkten auf Ober- und Unterkiefer herangezogen. In Ruhelage wird die Distanz der Punkte registriert. Die Bisshöhe wird dann so eingestellt, dass diese mindestens 2 mm niedriger als jene in der Ruheschwebe ist. - Phonetik
Die funktionelle Kontrolle, ob die Vertikaldimension vom Patienten toleriert wird, ist die Sprechprobe. Dabei werden möglichst viele Worte mit „s-Lauten“ gesprochen, so kann man den Patienten zum Beispiel zählen lassen (60, 61, 62, 63 et cetera). Der Patient wird gefragt, wo sich die Wachswälle dabei berühren und aufgefordert, die Stelle zu zeigen, damit der störende Bereich gezielt korrigiert werden kann. Bei der Artikulation des Lautes „s“ soll ein Sprechabstand der Wachswälle von zirka 2 mm vorhanden sein (= minimaler Sprechabstand). - Wohlfühlen des Patienten
Die gewählte Bisshöhe muss vom Patienten als angenehm empfunden werden. - Fernröntgen seitlich
Das seitliche Fernröntgen ist in der Prothetik neben der skelettalen auch für die funktionelle und ästhetische Analyse geeignet. Die Grundlagen zum Einzeichnen und Auswerten der lateralen Cephalogramme sind zum Beispiel bei Slavicek [10] beschrieben. In der Totalprothetik kann mithilfe des seitlichen Fernröntgenbildes und der entsprechenden Computeranalyse (Cadias, Gamma) gut die funktionelle Analyse der vorhandenen prothetischen Situation durchgeführt sowie auch die gewählte Vertikale mit den eingestellten Wachswällen überprüft werden. Wenn man sich jedoch, ohne klinische Kontrolle, auf die vom Computer bestimmte ideale vertikale Dimension verlässt, welche sich an bezahnten Individuen orientiert, ist diese in manchen Fällen für den älteren zahnlosen Patienten zu hoch kalkuliert.
Letzten Endes ist also immer noch das klinische Urteilsvermögen des Zahnarztes der entscheidende Faktor bei der Bestimmung der vertikalen Kieferrelation. Auch John Kois kam 1998 bei seinem Vortrag beim Midwinter Meeting über die richtige Vertikale zum gleichen Schluss: „If it looks right – it seems to be right.“ [5]
Bei Unsicherheiten oder wenn man die geplante Vertikale im Vorfeld austesten möchte, kann die gewünschte neue Vertikaldimension mit einfachen Aufbissschienen, welche auf den vorhandenen Prothesen angebracht werden, auf ihre Verträglichkeit hin ausprobiert werden.
Kann die vertikale Dimension mit den neuen Prothesen verändert werden?
Vielerorts hält sich dogmatisch die Meinung, dass die Vertikale mit den neuen Prothesen grundsätzlich nicht verändert werden darf, da sich Adaptationsprobleme ergeben könnten. Sehr häufig ist aber bei langjährigen Totalprothesenträgern die vertikale Dimension stark vermindert. Wenn die neuen Prothesen generell bei gleicher Bisshöhe wie die alten hergestellt werden, ergeben sich häufig auch die gleichen ästhetischen und funktionellen Probleme. Die vertikale Dimension kann, bei ausreichender Adaptationskapazität des Patienten, durchaus mit den neuen Prothesen auf das individuelle Optimum angehoben werden, welches allerdings immer auf seine klinische Richtigkeit überprüft werden muss.
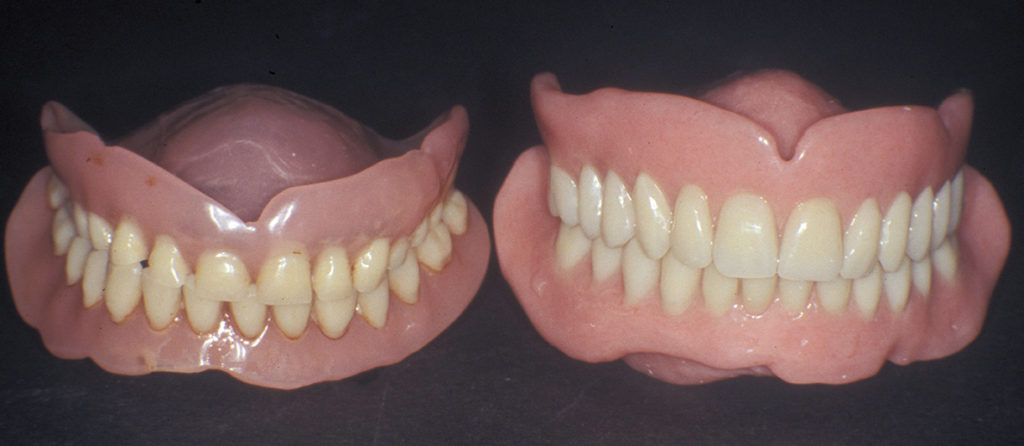
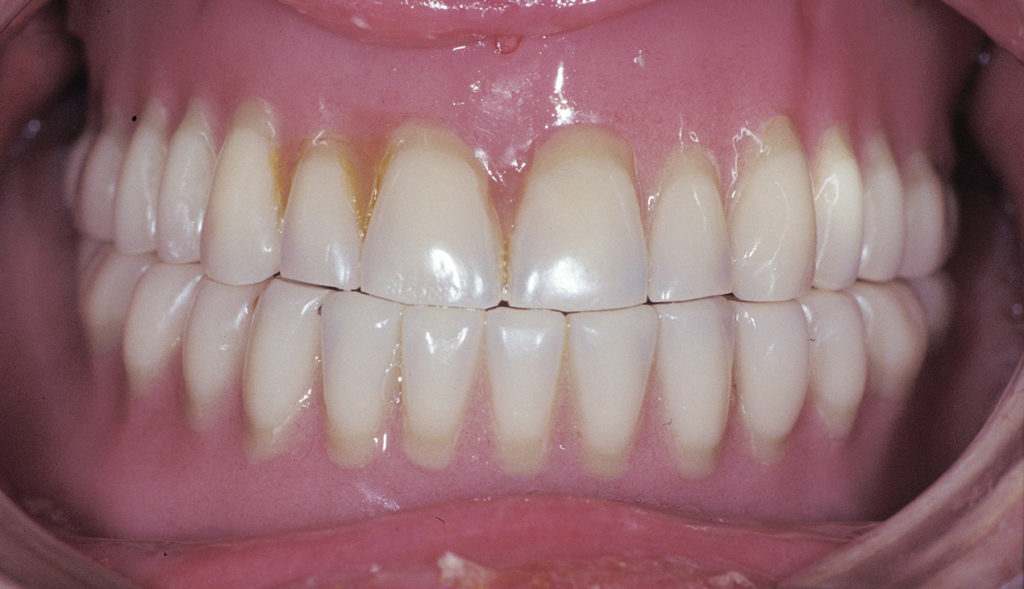
Die Abbildungen 7 bis 15 zeigen eine 65-jährige Patientin, die seit vielen Jahren Totalprothesenträgerin ist. Die Vertikaldimension war mit den alten Prothesen stark abgesunken. Da es erwartet werden konnte, dass sich die Patientin an eine neue optimale Untergesichtshöhe adaptieren kann, wurde die Vertikaldimension mit den neuen Prothesen deutlich angehoben. Die Verbesserung des Aussehens durch Normalisierung der Untergesichtshöhe ist gut erkennbar. Innerhalb weniger Wochen hat sich die Patientin an den neuen Zahnersatz gewöhnt.
Anders sieht es bei Patienten über 90 Jahren aus. Bei sehr alten Patienten ist es erfolgversprechender, vorhandene Prothesen schrittweise aufzuarbeiten, als einen neuen Zahnersatz anzufertigen.
Die Abbildungen 16 bis 20 zeigen eine 95-jährige Patientin, die über mangelhaften Prothesenhalt beim Essen klagte. Da die Patientin bereits stark eingeschränkt war, wurden die vorhandenen Prothesen durch Unterfütterung und Remontage funktionell verbessert. Auf die Neuanfertigung von Prothesen wurde bewusst verzichtet.
Erfassung kognitiver Fähigkeiten
An der Universitätsklinik für Zahn-, Mund- und Kieferheilkunde in Innsbruck wurde im Zuge zweier Diplomarbeiten [3,8] unter anderem auch der kognitive Status von 126 Bewohnern aus fünf Innsbrucker Alten- und Pflegeheimen erhoben. Den Fokus bildete der Mundgesundheitszustand der Pflegeheimbewohner. In einer weiteren Studie wurde auch untersucht, ob der kognitive Zustand einen Hinweis auf benötigte Hilfeleistung bei der Mundhygiene liefert [11].
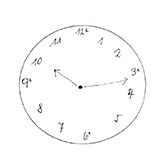
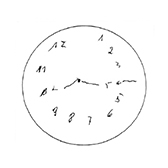
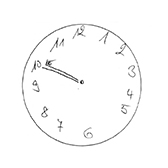
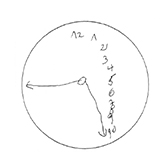
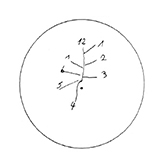
Die untersuchten Bewohner waren zum Zeitpunkt der Untersuchung im Durchschnitt 82,9 Jahre alt. Der jüngste Bewohner war 47 und der älteste 100 Jahre alt. Bei der Geschlechtsverteilung überwogen deutlich die Frauen (89 Frauen und 37 Männer). In Dekaden gerechnet war die Gruppe der 85- bis 94-Jährigen am größten und machte fast die Hälfte des untersuchten Kollektivs aus (Abb. 21). Die kognitiven Fähigkeiten wurden mittels Uhr-Test ermittelt. Dieser Test wird bereits seit einigen Jahren in der Neurologie und Neuropsychologie verwendet. Er ermöglicht dem Untersucher, in kürzester Zeit wichtige exekutiv-kognitive Aspekte einer Demenz und damit auch die Adaptationskapazität zu beurteilen. Der Patient wird aufgefordert, eine bestimmte Uhrzeit auf einer analogen Uhr mit allen Zahlen und Zeigern einzuzeichnen (Abb. 22).
Die Beurteilung erfolgt unter Berücksichtigung folgender Kriterien [1,7]:
Sind alle zwölf Zahlen vorhanden?
Steht die Zahl 12 oben?
Sind zwei unterscheidbare Zeiger vorhanden?
Stimmt die gezeichnete Uhrzeit mit der zu zeichnenden überein?
Gemäß diesen Kriterien wurden die gezeichneten Uhren in drei Gruppen unterteilt:
Gut – alle Kriterien wurden erfüllt.
Mäßig – nur ein Teil der Kriterien wurde erfüllt.
Schlecht – keines der Kriterien wurde erfüllt.
Ergebnisse Uhr-Test:
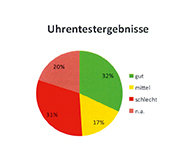
Die folgenden Ergebnisse (Abb. 23 und 24) sind aus den schon erwähnten Diplomarbeiten [3,8] entnommen.
Es konnten nur 101 Tests ausgewertet werden, da 25 Bewohner den Test nicht machen konnten oder wollten. Gründe dafür waren Blindheit, Lähmungen, verlegte Brillen, Schlaganfallpatienten mit Bewegungseinschränkung oder Unverständnis der Aufgabenstellung.
Das Ergebnis zeigt, dass knapp ein Drittel der befragten Bewohner durchaus in der Lage war, die Uhr fehlerlos zu zeichnen. Diese 40 Bewohner mit gutem Testergebnis befinden sich in kognitiv guter Verfassung, was auch den persönlichen Eindruck der Untersucher widerspiegelt. Die Abbildungen 25 und 26 sind Beispiele aus dieser Gruppe.
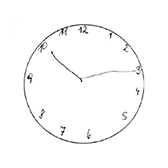
Abstufungen zwischen der ersten und der zweiten Bewertungsgruppe bestanden darin, dass zum Beispiel der kleine und große Zeiger vertauscht wurden, Ungenauigkeiten in der Zeiger- und Stundenlokalisation vorhanden waren, oder in der Diskrepanz zwischen aufgemaltem Ziffernblatt und eingezeichneter korrekter Uhrzeit. Die Abbildungen 27 und 28 sind Beispiele für die mittlere Gruppe.
Mit 39 schlechten Ergebnissen ist in etwa die gleiche Anzahl von Bewohnern in kognitiv schlechter Verfassung. Es fiel den Bewohnern mit schlechten Testergebnissen sehr schwer, die geforderte Aufgabe zu lösen. Trotz mehrmaliger Erklärung der Aufgabe war häufig kein Zusammenhang der gezeichneten Linien zu erkennen und die Reaktion der Bewohner zeigte, dass sie sich der Aufgabe nicht gewachsen fühlten. Einigen war es sichtlich unangenehm. Sie versuchten abzulenken oder lehnten die Aufgaben schlichtweg ab.
Bei den Heimbewohnern mit einem schlechten Uhr-Ergebnis (Abb. 29 bis 32) war teilweise eine völlige Desorientierung zu beobachten. Ein logischer Aufbau war größtenteils überhaupt nicht zu erkennen, statt Zeigern wurden linienartige Gebilde gezeichnet. Die Probanden waren zumeist nicht in der Lage, die entsprechenden Stunden aufzumalen. Entweder wurden gar keine Zeiger aufgezeichnet oder der Ursprung war nicht in der Uhrenmitte.
Paradoxerweise konnten manche der Heimbewohner mit schlechtem Ergebnis die Uhrzeit auf ihrer Armbanduhr beziehungsweise auf der Wanduhr ihres Zimmers einwandfrei lesen. Für das gesamte Kollektiv sollte noch bedacht werden, dass die 25 Personen, bei denen aus genannten Gründen kein Test durchgeführt werden konnte, sehr wahrscheinlich der kognitiv schlechten Gruppe zuzurechnen waren.
In den Altersgruppen über 85 Jahren ist somit die Adaptationskapazität sehr häufig stark vermindert. In solchen Fällen ist es viel erfolgversprechender, den vorhandenen Zahnersatz funktionell durch Unterfütterung und Remontage zu verbessern, als neue Prothesen herzustellen (siehe Abb. 16 bis 20).
Fazit für die Praxis
Um einen vorhersehbaren Misserfolg bei der Anfertigung neuer Totalprothesen zu vermeiden, müssen wir uns daher zu Beginn der Behandlung fragen, wie es mit der Adaptationskapazität des Patienten aussieht und wie viel Maß an Änderung man ihm zumuten kann. Der Uhr-Test ist ein einfaches und praktikables Mittel, um das Adaptationsvermögen eines älteren Patienten abzuschätzen.
Bei niedriger Adaptationskapazität des Patienten sollte man von der Neuanfertigung eines Zahnersatzes Abstand nehmen. Hier ist es erfolgversprechender, vorhandene Prothesen durch Unterfütterung und Remontage funktionell zu verbessern.
Wenn der Prothesenhalt auch nach einer Unterfütterung der Prothese unzureichend ist, empfiehlt es sich, möglichst unter Erhaltung einer bestehenden Versorgung, minimalinvasiv Implantate an den aus funktioneller Sicht wichtigen Positionen zu platzieren und den vorhandenen Zahnersatz umzuarbeiten. Derartige Maßnahmen sind in aller Regel überschaubar und verbessern deutlich den Prothesenhalt und damit die Lebensqualität des Patienten.
Literaturverzeichnis unter www.teamwork-media.de/literatur
Fachbericht
Alterszahnheilkunde
05.01.22
Therapieoptionen für Hochbetagte
Bedeutung der Adaptationskapazität in der (abnehmbaren) Prothetik und Erfassung kognitiver Fähigkeiten mittels Uhr-Test
Adaptationskapazität, Altersprothetik, kognitive Fähigkeiten, Uhr-Test, vertikale Dimension
Weitere Beiträge zum Thema